Téma: Intervenční kardiologie – Diagnostika a léčba ICHS v intervenční kardiologiii (8 případů)
Posted By 0003 On 20.6.2012 @ 10:03 In 2.1. Kardiologie. Ischemická choroba srdeční. Srdeční selhání. | Comments Disabled
Úvod
Selektivní koronarografie představuje ve většině případů metodu prokazující nebo vylučující koronární aterosklerózu, která je nejčastější příčinou ischemické choroby srdeční (ICHS).
Následující ukázky skutečných případů z klinické praxe (kazuistiky) mají studentovi objasnit význam diagnostického invazivního vyšetření pro další postup v léčbě pacienta.
Při průkazu významných stenóz koronárního řečiště lze nález řešit pomocí aorto-koronárního bypassu (CABG) nebo perkutánní koronární intervence (PCI), případně postupovat konzervativně.
Cílem této prezentace je ukázat typické příklady, kdy zvolit nejvhodnější způsob revaskularizace a tím zlepšit prognózu pacienta.
Normální koronarografické nálezy
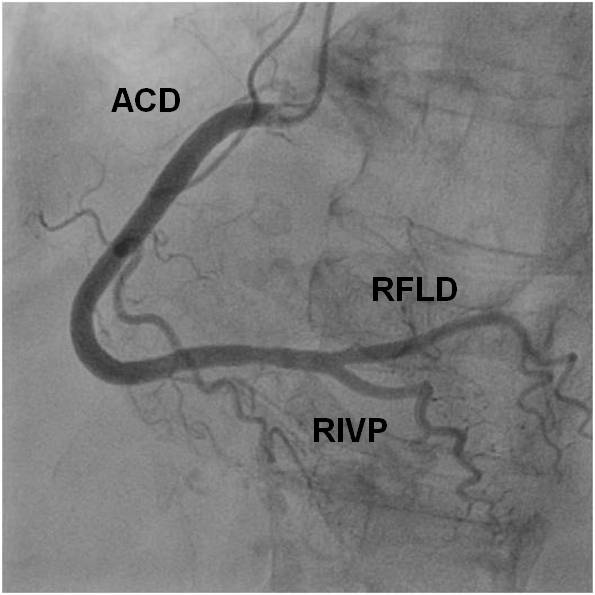
Obr. 0-1. Normální nález na pravé koronární tepně – bez okrajových nerovností, bez stenóz (projekce levá kraniální).
Legenda:
- ACD – arteria coronaria dextra
- RPLD – ramus posterolateralis dexter
- RIVP – ramus interventricularis posterior
Na tento obrázek navazuje animace 0-1 [2].
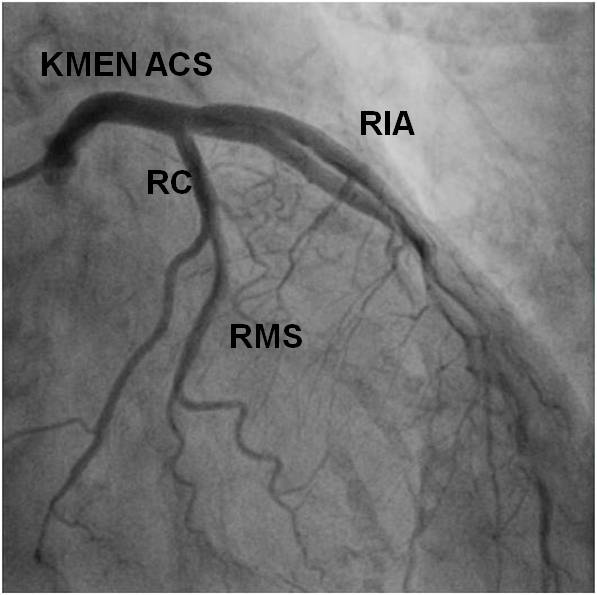
Obr. 0-2. Normální nález na levé koronární tepně – bez okrajových nerovností, bez stenóz (projekce levá kaudální).
Legenda:
- ACS – arteeria coronaria sinistra
- RIA – ramus interventricularis anterior
- RC – ramus circumflexus
- RMS – ramus marginalis sinister
Na tento obrázek navazuje animace 0-2 [4].
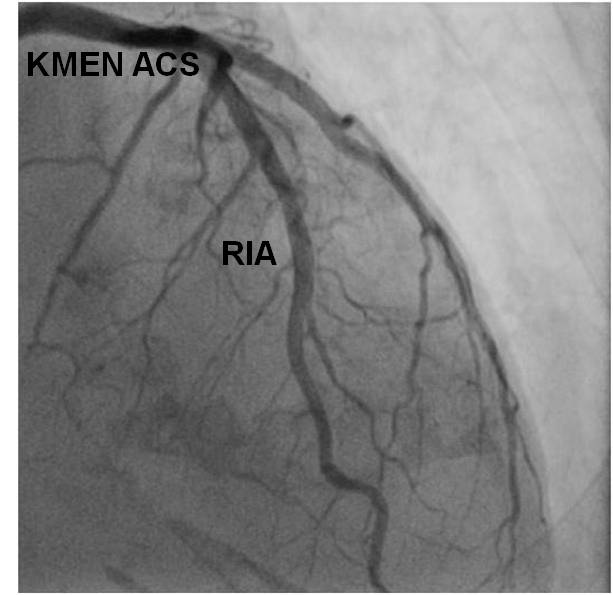
Obr. 0-3. Normální nález na ACS (projekce pravá kraniální)
Na tento obrázek navazuje animace 0-3 [6].
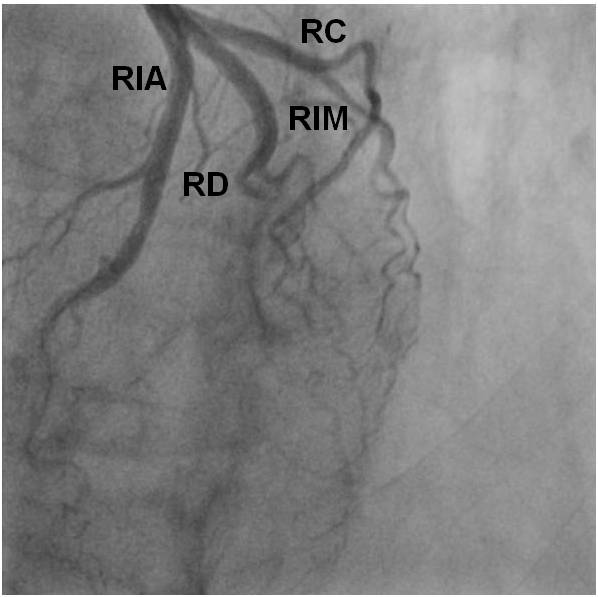
Obr. 0-4. Normální nález na ACS (projekce levá kraniální)
Legenda:
- RD – ramus diagonalis (zde rudimentární)
- RIM – ramus intermedius
- ostatní zkratky viz obr. 1-2.
Na tento obrázek navazuje animace 0-4 [8].
Obr. 0-5. Normální nález na ACS (projekce levá kaudální – „spider“)
Na tento obrázek navazuje animace 0-5 [10].
Obr. 0-6. Výztuž (stent). Stent je v tomto případě pokryt fosforylcholinem (jako v membránách erytrocytů). Krytí snižuje riziko trombózy a restenózy. Autor děkuje MUDr. J. Galuškovi, PhD., z I. Interní kliniky – kardiologické LF a FN v Olomouci za ochotné poskytnutí této obrazové dokumentace.
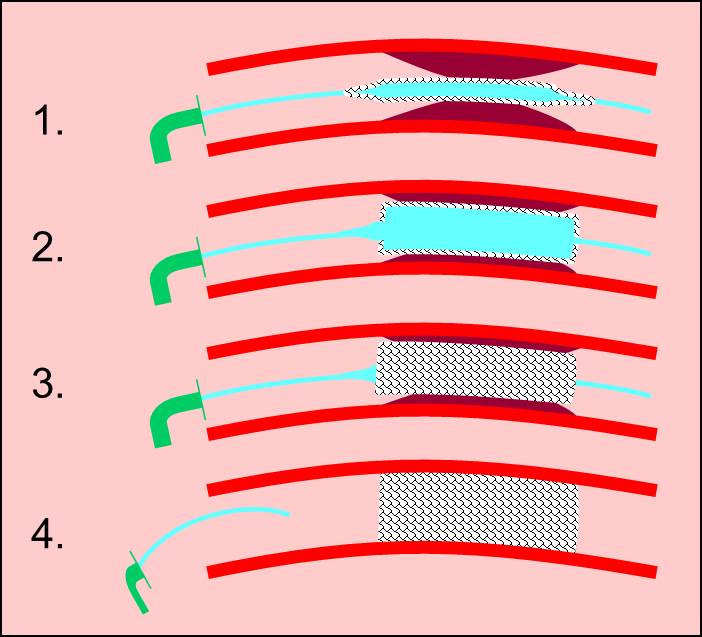
Obr. 0-7. Schéma zavedení stentu pomocí dilatačního balónku.
Kazuistika 1. Angina pectoris II. st. Perkutánní koronární intervence (PCI).
- Muž, 53 let, výška 172 cm, hmotnost 81 kg.
- OA: Negativní, nekouří 13 let.
- NO: Při větší zátěži pálení na hrudi, v klidu vymizí.
- Závěr: Susp. námahová angina pectoris II. st., indikována ergometrie, dle výsledku další postup.
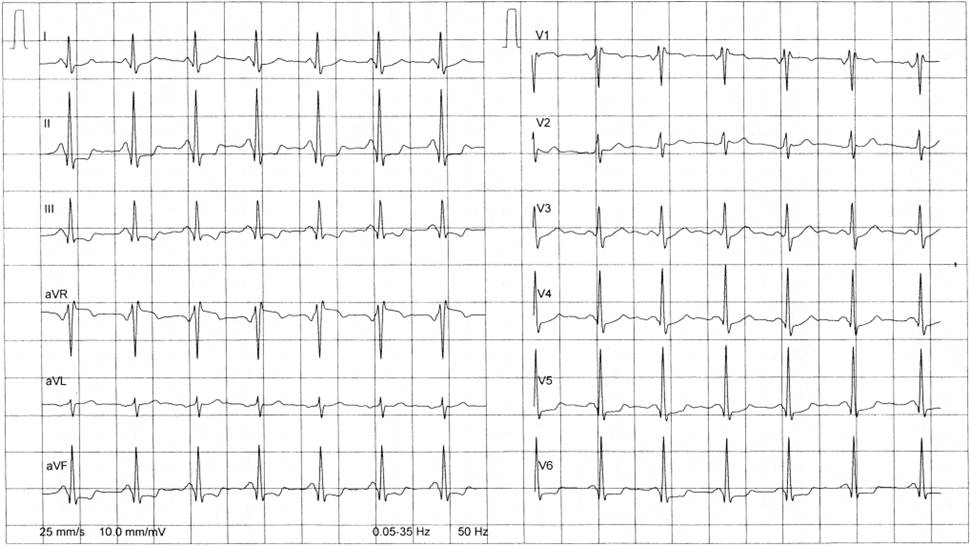
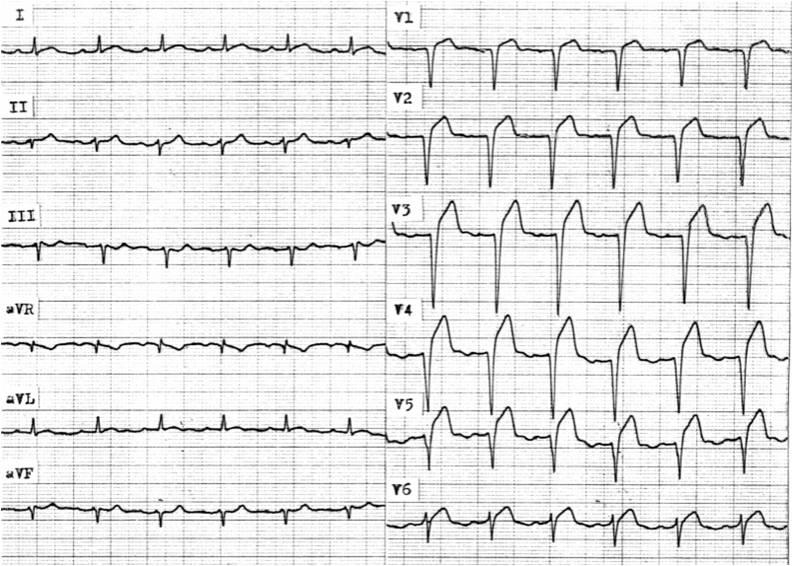
Obr. 1-1. Ergometrie: EKG před zátěží
Legenda: Nespecifické změny repolarizační fáze ve svodech II, III, aVF, V5,6.
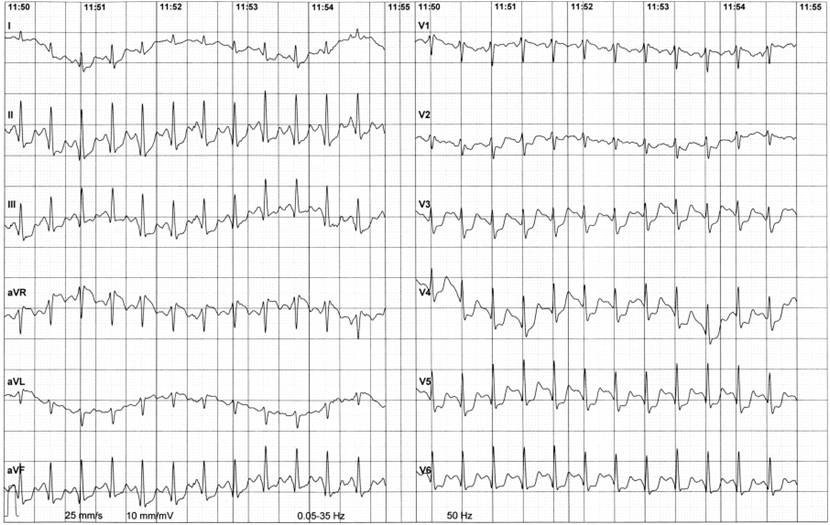
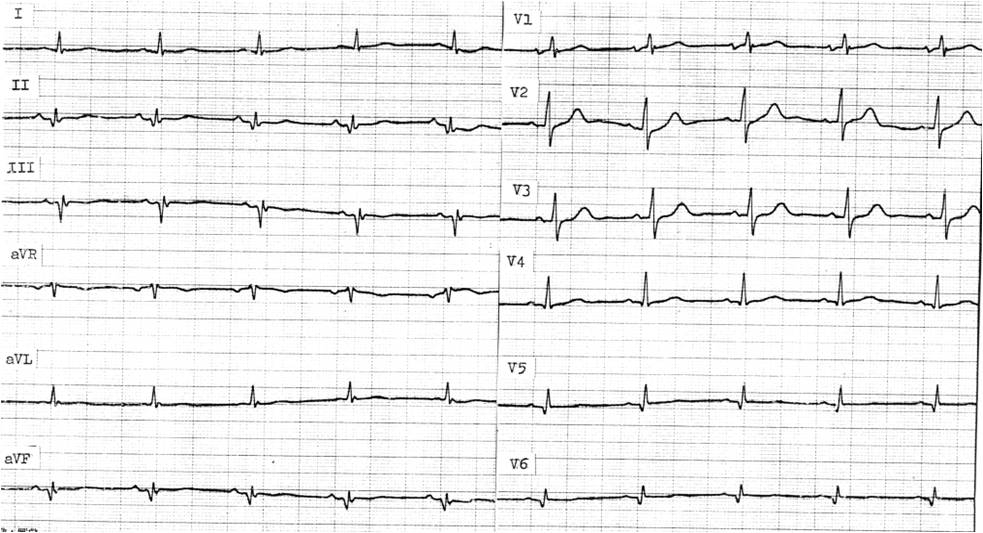
Obr. 1-2. Ergometrie: EKG na vrcholu zátěže 175 W
Legenda: Tepová frekvence 157/min, stenokardie, deprese ST úseku ve svodech II, III, aVF, V3-6.
Závěr: Pozitivní ergometrie, susp. postižení v povodí RC, indikována koronarografie.
Animace 1-1 [15]. Výsledek koronarografie – povodí ramus circumflexus (popis následuje na obr. 1-3).
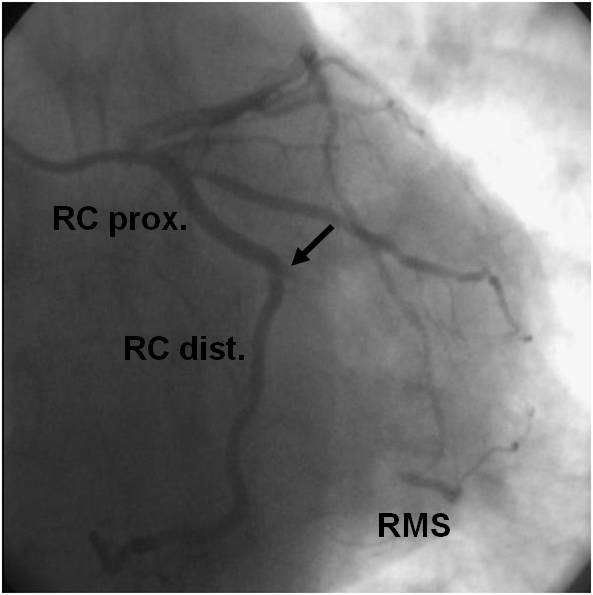
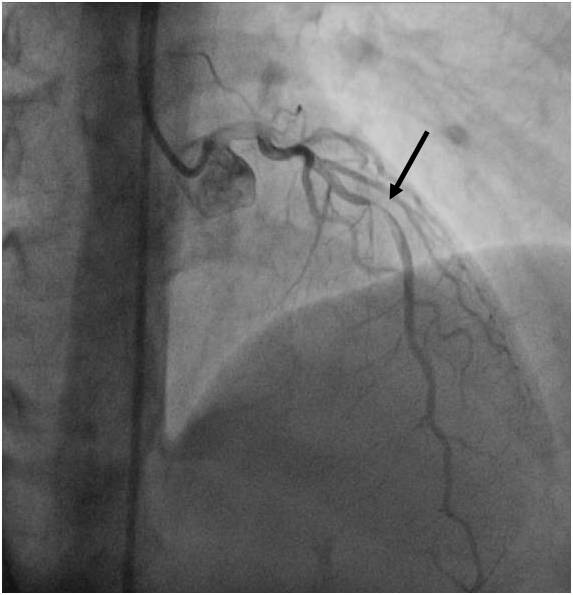
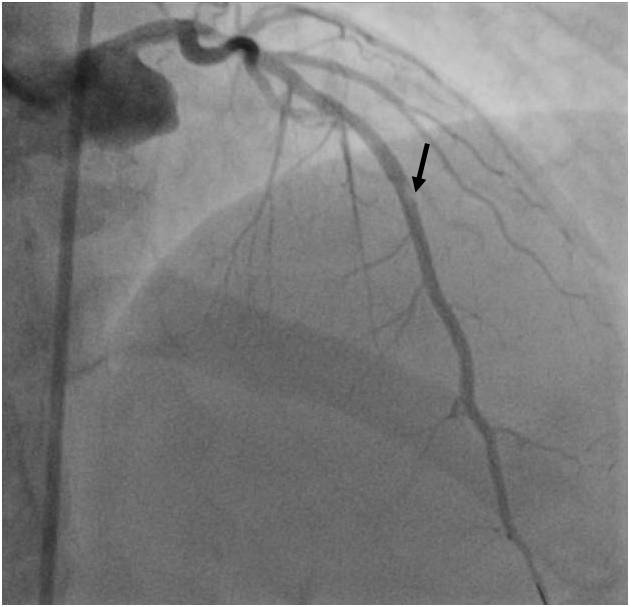
Obr. 1-3. Popis koronarografie k animaci 1-1.
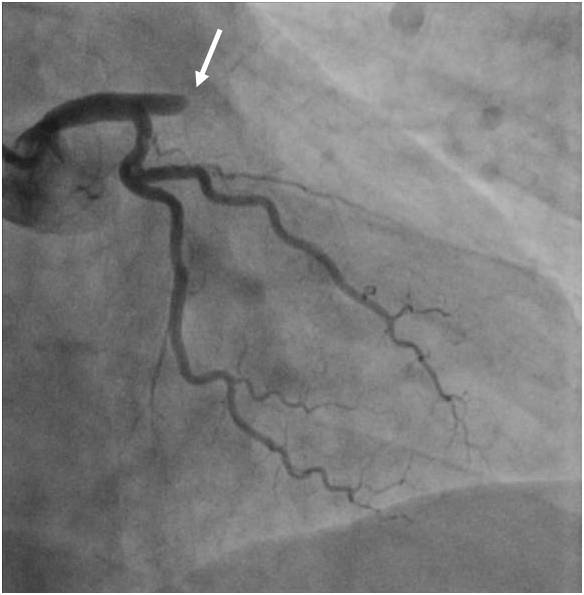
Legenda: Uzávěr dominantního RMS (povodí RC), v odstupu pouze pahýl tepny (šipka), vyvinutý kolaterální oběh, RMS se plní retrográdně.
Závěr: Jedná se o chronický uzávěr s vyvinutou kolateralizací a námahovou anginou pectoris. Pokud k takovému uzávěru dojde akutně, klinicky se manifestuje jako infarkt myokardu.
Animace 1-2 [17]. Koronarografie – povodí arteria coronaria dextra.
- Legenda: ACD slabá, nedominantní, bez stenóz.
Animace 1-3 [18]. Levostranná ventrikulografie – nástřik pigtail katetrem, po salvě extrasystol normální kinetika stěn levé komory.
- Legenda: Nález potvrzuje výsledek echokardiografického vyšetření v klidu, při zátěži by došlo k poruše kinetiky v povodí RC.
Animace 1-4A [19]. Perkutánní koronární intervence (PCI) na ramus marginalis sinister (RMS). A. Proniknutí vodícího drátu přes uzávěr do sekundární větve RMS
Animace 1-4B [20]. Perkutánní koronární intervence (PCI) na ramus marginalis sinister (RMS). B. Predilatace malým balónkovým katetrem v místě uzávěru. Uprostřed katetru je značka sloužící k orientaci při umístění do správného místa.
Animace 1-4C [21]. Kazuistika 1h Perkutánní koronární intervence (PCI) na ramus marginalis sinister (RMS). Po dilataci zůstává v místě původního uzávěru těsná stenóza.
Animace 1-4D [22]. Perkutánní koronární intervence (PCI) na ramus marginalis sinister (RMS). Povytažení vodícího drátu ze sekundární větve do hlavní tepny s ověřením prográdního toku do obou větví.
Animace 1-4E [23]. Perkutánní koronární intervence (PCI) na ramus marginalis sinister (RMS). Vodič přemístěn do periferie hlavní větve, od odstupu do RMS umístěn nerozvinutý stent na balónkovém katetru. (Popis následuje na obr. 1-4.)
Obr. 1-4. Perkutánní koronární intervence (PCI) na ramus marginalis sinister (RMS). Popis k animaci 1-4E.
Legenda: Značky na balónkovém katetru určují délku a polohu stentu. Černá šipka – proximální konec stentu; bílá šipka – distální konec stentu.
Animace 1-4F [25]. Perkutánní koronární intervence (PCI) na ramus marginalis sinister (RMS). Dilatace stentu balónkovým katetrem.
Animace 1-4G [26]. Perkutánní koronární intervence (PCI) na ramus marginalis sinister (RMS). Konečný efekt PCI.
Závěr: Místo původního uzávěru RMS bylo ošetřeno stentem, bez reziduální stenózy, bez omezení prográdního toku – optimální výsledek procedury. Pacient následně zcela bez potíží, sportuje.
Kazuistika 2. Angina pectoris II.-III. st. Indikace k CABG.
- Muž, 49 let, výška 195 cm, hmotnost 102 kg
- OA: Kuřák, hyperlipoproteinémie, hypertenze, st. p. CMP, st. p. ambulantně prodělaném nonQ IM přední stěny, PNO po píchnutí nožem !
- NO: Bolesti na hrudi při větší, někdy i při malé zátěži, bez bolestí v klidu
- Závěr: Stabilní námahová angina pectoris II.-III. st., rizikový, problematický, symptomatický pacient, indikován ke koronarografii.
Animace 2-1 [27]. Koronarografie kmene a povodí ACS (popis následuje na obr. 2-1).
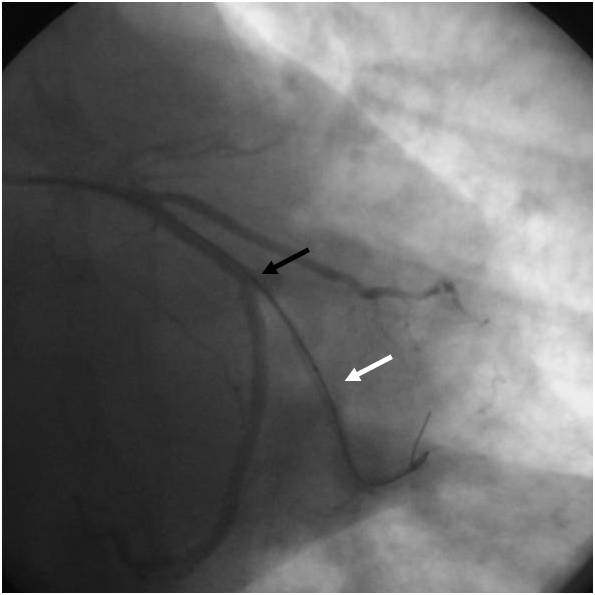
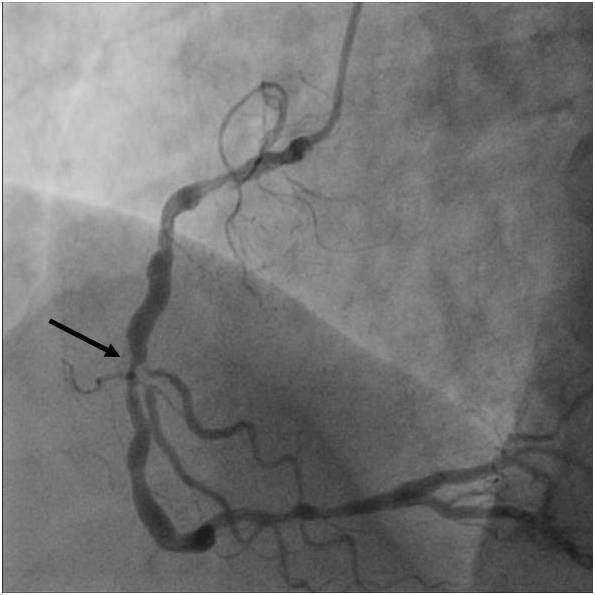
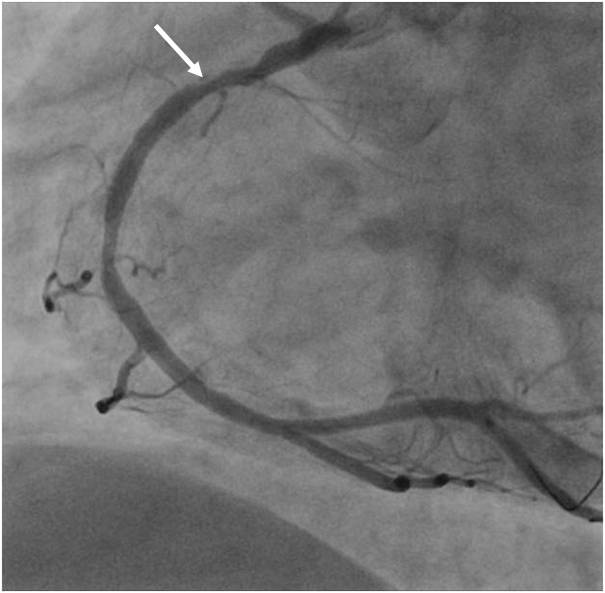
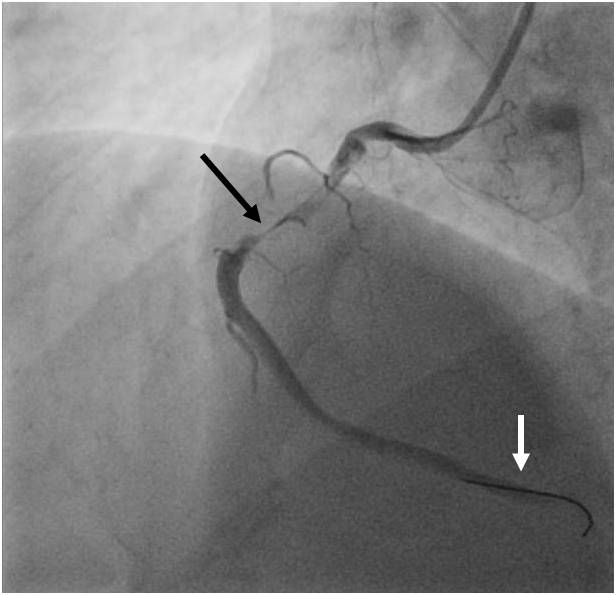
Obr. 2-1. Koronarografie kmene a povodí ACS (popis k animaci 2-1).
Legenda: Kritická stenóza distálního kmene (šipka), zde lumen asi 1 mm. Pokud by v kmeni vznikl malý trombus, následovala by náhlá smrt.
Animace 2-2 [29]. Koronarografie kmene a povodí ACS (popis následuje na obr. 2-2).
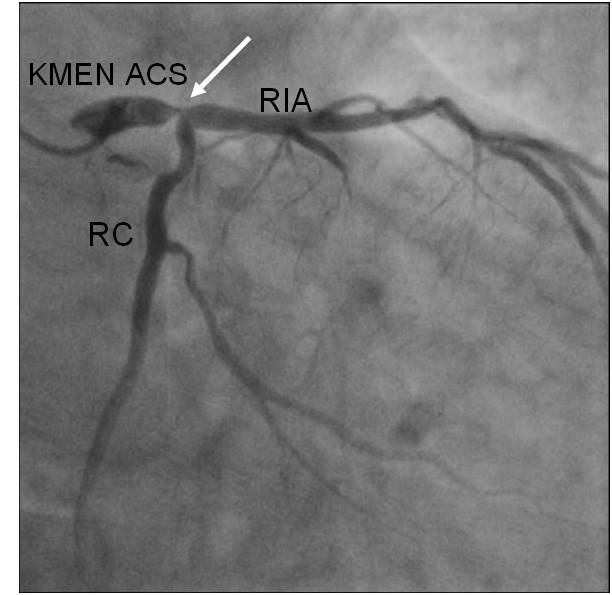
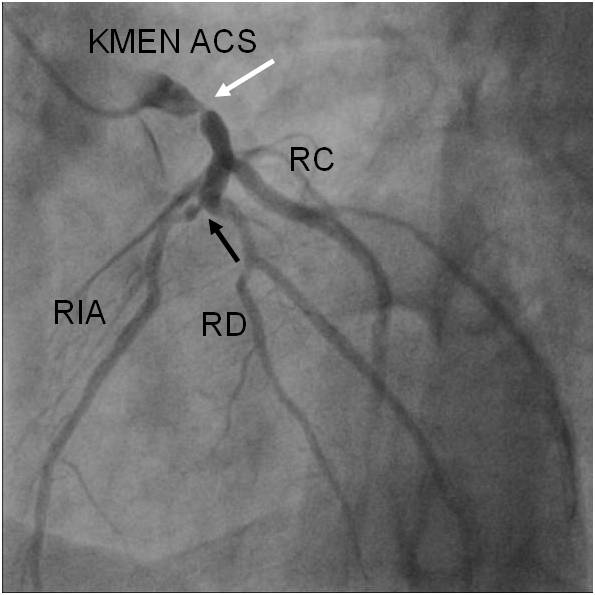
Obr. 2-2. Koronarografie kmene a povodí ACS (popis k animaci 2-2).
 [30]
[30]
Legenda: Kromě stenózy kmene (bílá šipka) je patrná i těsná stenóza RIA za odstupem RD (černá šipka).
Animace 2-3 [31]. Koronarografie ACD (popis následuje na obr. 2-3).
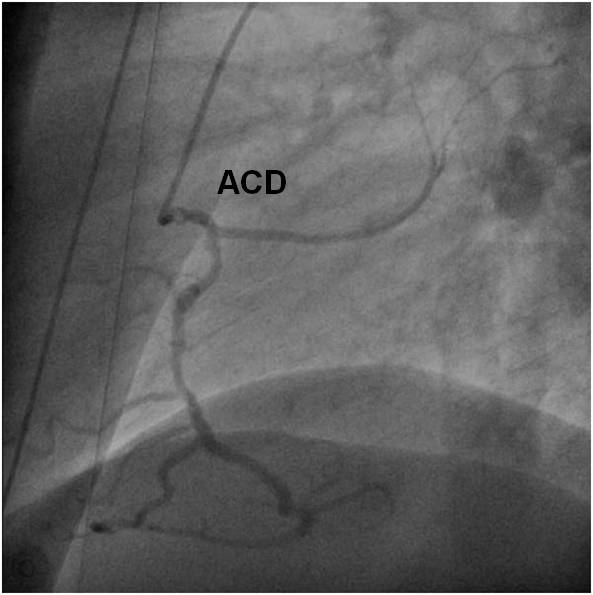
Obr. 2-3. Koronarografie ACD (popis k animaci 2-3).
Legenda: Slabá, nedominantní ACD, v proximálním segmentu těžce difúzně postižena.
Závěr vyšetření a terapie:
Kritická stenóza distálního kmene, absolutní indikace k časné operaci (CABG) pro riziko náhlé smrti, přes jednoznačnou informaci pacient podepisuje negativní revers a opouští nemocnici, následně mění názor a s operací souhlasí.
Operace provedena za 1 měsíc, revaskularizace pomocí 1 tepenného a 4 žilních bypassů, následně pacient bez potíží.
Kazuistika 3. Non-STE-MI. Indikace k CABG.
- Muž, 58 let, výška 182 cm, hmotnost 96 kg
- OA: Kuřák, hypertenze
- NO: Na návštěvě u známých ztráta vědomí, laická resuscitace, RZP verifikuje fibrilaci komor (obr. 3-1), defibrilace, následně bez potíží, EKG s nespecifickými změnami, bez elevace ST, opakovaně zvýšená hladina troponinu.
- Závěr: N-STE-MI s maligní arytmií v úvodu, indikována koronarografie.
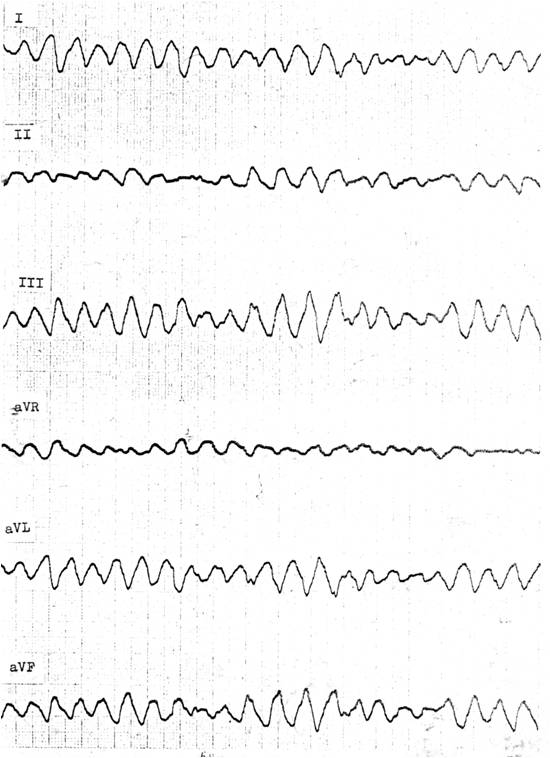
Obr. 3-1. Maligní arytmie u infarktu myokardu.
Legenda: Fibrilace komor s chaotickými abnormálními QRS komplexy a oběhovou zástavou. Jde o smrtící arytmii.
Animace 3-1 [34]. Koronarografie povodí arteria coronaria sinistra (popis následuje na obr. 3-2).
Obr. 3-2. Koronarografie povodí arteria coronaria sinistra (popis k anímaci 3-1).
Legenda: Kritická stenóza ramus interventricularis anterior (RIA) před odstupem ramus diagonalis (RD) (černá šipka), těsná odstupová stenóza RD (bílá šipka).
Animace 3-2 [36]. Koronarografie povodí arteria coronaria sinistra (popis následuje na obr. 3-3).
Obr. 3-3. Koronarografie povodí arteria coronaria sinistra (popis k animaci 3-2).
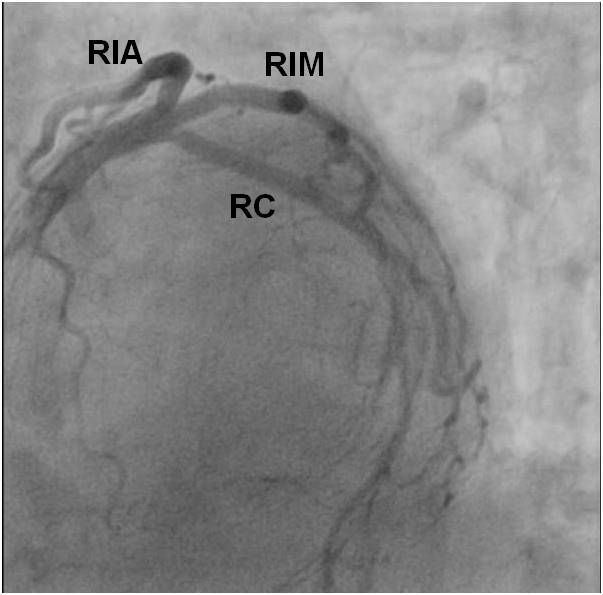
Legenda: Uzávěr ramus intermedius (RIM) v odstupu, předpokládaný průběh od kmene viz bílá čára, tepna se za uzávěrem plní přes kolaterály z RMS.
Animace 3-3 [38]. Koronarografie povodí arteria coronaria dextra (popis následuje na obr. 3-4).
Obr. 3-4. Koronarografie povodí arteria coronaria dextra (popis k animaci 3-3).
Legenda: ACD s významnými stenózami v proximálním i distálním segmentu, těsná stenóza ve středním segmentu (šipka).
Závěr: Indikace k CABG, za týden provedena revaskularizace 1 tepenným a 3 žilními bypassy, následně pacient bez potíží.
Kazuistika 4. Angina pectoris III. st. Úprava stenózy bifurkace arterie, úprava restenózy.
- Muž, 71 let, výška 174 cm, váha 80 kg.
- OA: Diabetes mellitus typ II, hypertenze III, st . p. PCI pro nestabilní anginu pectoris (NAP).
- NO: Bolesti na hrudi při malé zátěži za 6 měsíců po PCI.
- Závěr: Angina pectoris III. st., indikována rekoronarografie.
Animace 4-1 [40]. Koronarografie arteria coronaria dextra (ACD).
Legenda: Slabá, difúzně postižená tepna.
Animace 4-2 [41]. Koronarografie ACS a ramus interventriularis anterior (RIA).
Legenda: RIA bez významné stenózy.
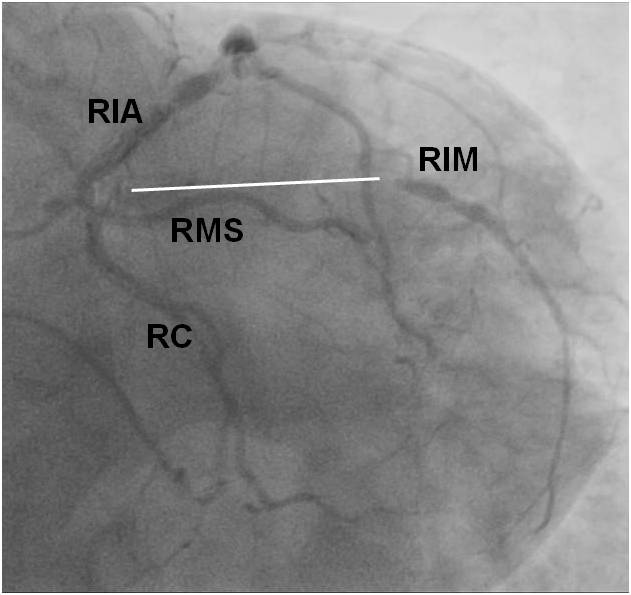
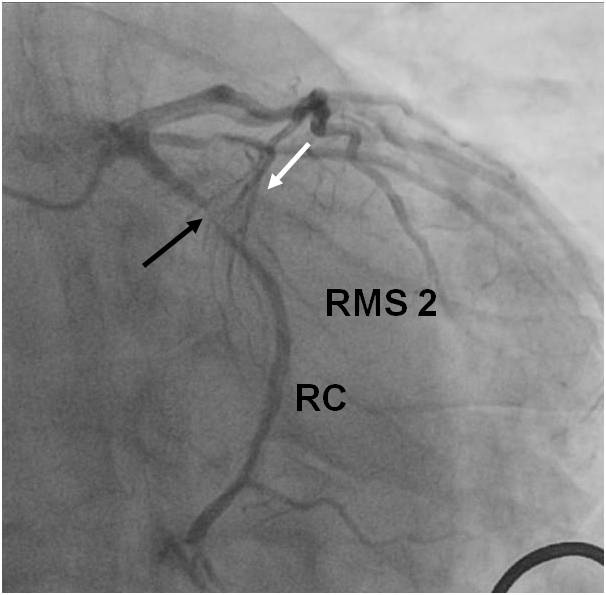
Obr. 4-1. Koronarografie povodí ramus circumflexus (RC).
Legenda:
- RC v centrálním segmentu s významnou stenózou přecházející na odstup ramus marginalis sinister (RMS 2) (šipka).
- RMS 1 má rovněž významnou stenózu, jedná se ale o tepnu malého kalibru.
Animace 4-3 [43]. Koronarografie povodí ramus circumflexus (RC) – animace vyšetření popsaného na obr. 4-1.
Závěr:
- Indikována PCI bifurkace RC/RMS 2.
Animace 4-4A [44]. PCI bifurkace RC/RMS 2. A. Zavedení vodičů a balónku.
Legenda: Zavedeny vodiče do periferie RC i RMS 2, dilatace odstupu RMS 2 balónkovým katetrem.
Animace 4-4B [45]. PCI bifurkace RC/RMS 2. B. Implantace stentu.
Legenda: Implantace stentu do RC s překrytím odstupu RMS 2 a „uvězněním“ drátu v RMS 2. Následně je nutno drát z RC zavést přes oko stentu do RMS 2 a drát z RMS 2 přemístit do RC. Tím je zajištěn vstup do obou tepen.
Animace 4-4C [46]. PCI bifurkace RC/RMS 2. C. Dilatace technikou „kissing balloon“.
Legenda: Dilatace technikou „kissing balloon“ – v RC i v RMS 2 jsou zavedeny balónkové katetry, které jsou současně insuflovány s překrytím v proximálním RC.
Animace 4-4D [47]. PCI bifurkace RC/RMS 2. D. Mezistupeň.
Legenda: V odstupu RMS 2 přetrvává projasnění, odstup není dokonale ošetřen a hrozí uzávěr tepny, proto rozhodnuto o implantaci dalšího stentu do odstupu RMS 2.
Animace 4-4E [48]. PCI bifurkace RC/RMS 2. E. Implantace druhého stentu.
Legenda: Implantace stentu do RMS 2, současná inflace balónkového katetru v RC.
Animace 4-4F [49]. PCI bifurkace RC/RMS 2. F. Výsledek.
Legenda: Optimální výsledek na RC i RMS 2, pacient následně zcela bez potíží, ale vzhledem k bifurkační lézi se 2 stenty hrozí riziko restenózy
Další průběh:
Za 3 měsíce po intervenci má pacient ataky klidových bolestí na hrudi, přijat s pozitivním troponinem, hodnoceno jako NSTEMI, indikována rekoronarografie.
Animace 4-5A [50]. PCI bifurkace RC/RMS 2. A. Kontrolní vyšetření. Rekoronarografie ACD.
Legenda: Totožný nález na ACD jako při minulém vyšetření (viz animace 4-1).
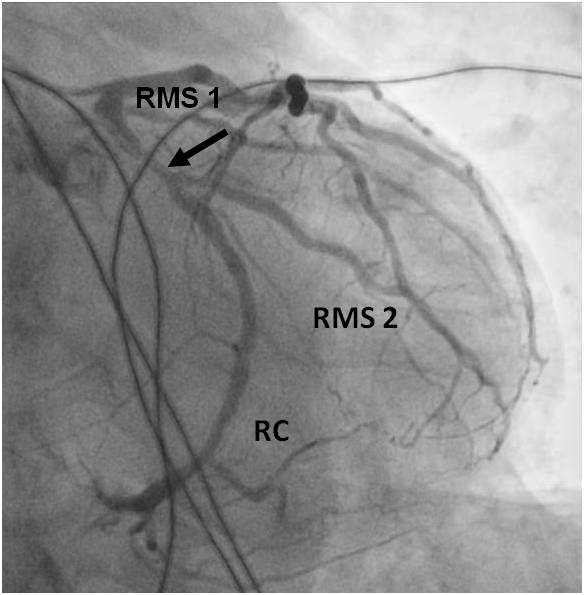
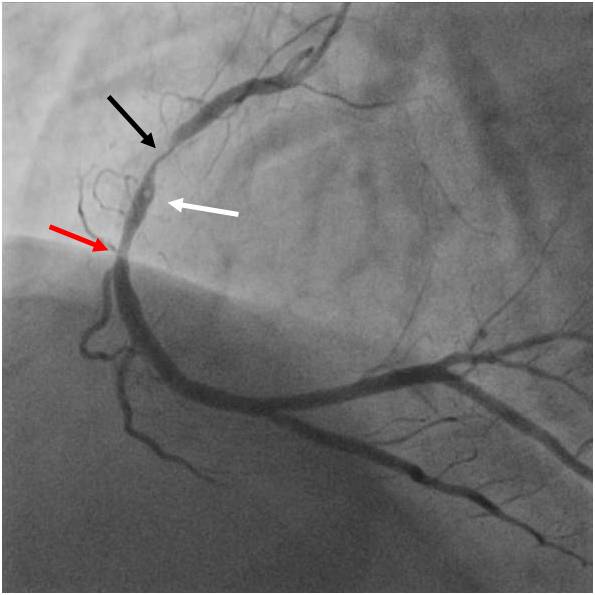
Obr. 4-2. PCI bifurkace RC/RMS 2. Kontrolní vyšetření. Popis rekoronarografie RC a RMS2 k animaci 4-5B).
Legenda: Těsná restenóza v obou stentech, v RC (černá šipka) průtok zachován, v RMS 2 (bílá šipka) průtok obleněn
Animace 4-5B [52]. Kontrolní vyšetření. Rekoronarografie RC a RMS2 (viz popis této rekoronografie na obrázku 4-2).
Animace 4-5C [53]. Úprava restenóz. C. Zavedení vodičů.
Legenda: Do periferie RC i RMS 2 zavedeny vodiče.
Animace 4-5D [54]. Úprava restenóz. D. Predilatace v RMS2.
Legenda: Predilatace ve stentu v RMS 2 balónkovým katetrem.
Animace 4-5E [55]. Úprava restenóz. E. Další dilatace v RMS2.
Legenda: Další dilatace přes odstup RMS 2.
Animace 4-5F [56]. Úprava restenóz. F. Speciální techniky.
Legenda: Obě léze jsou indikovány k ošetření speciální technikou tzv. lékovými balónkovými katetry
Animace 4-5G [57]. Úprava restenóz. G. Technika dilatace „kissing balloon„.
Legenda: Dilatace obou tepen ve stentech technikou „kissing balloon“ balónkovými katetry potaženými chemoterapeutickou substancí paclitaxel, kterou do obou lézí „vtisknou“ s velkou šancí na zabránění restenózy.
Animace 4-5H [58]. Úprava restenóz. H. Výsledek.
Legenda a závěr: Konečný výsledek, bez reziduálních stenóz, tok do periférie obou tepen bez omezení, při dobrém klinickém průběhu se pacient ke kontrole dostaví za 6 měsíců.
Kazuistika 5. Nestabilní angina pectoris. Komplikovaná úprava stenózy, ruptura stěny arterie nad implantovaným stentem.
- Muž, 49 let, výška 172 cm, hmotnost 98 kg
- OA: PCI na RIA (1992), non QIM v povodí RIA (1997), PCI na ACD s implantací stentu (2011), hypertenze, hyperlipoproteinémie, diabetes mellitus typ II, CHOPN III. st.
- NO: Ataky klidových bolestí na hrudi, negativní troponin
- Závěr: Nestabilní angina pectoris, indikována koronarografie
Animace 5-1A [59]. Koronarografie ACS.
Legenda: Bez stenóz v povodí ACS (projekce pravá kaudální).
Animace 5-1B [60]. Koronarografie ACS.
Legenda: Bez stenóz v povodí ACS (projekce levá kaudální).
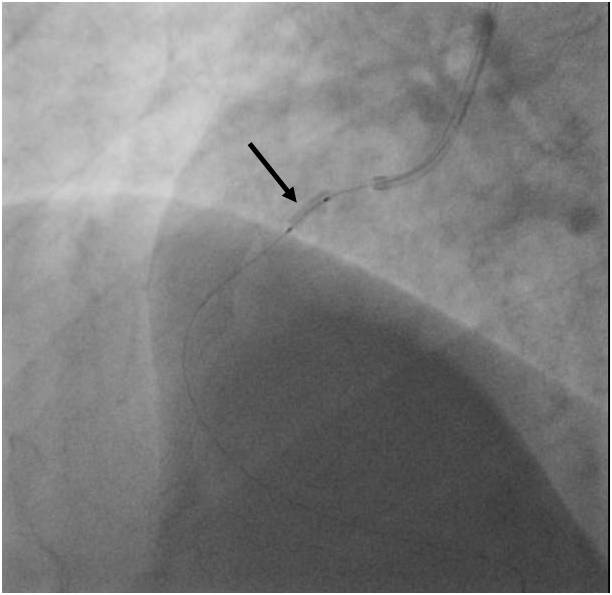
Obr. 5-1. Koronarografie ACD (popis k animaci 5-2).
Legenda: Těsná stenóza ACD před implantovaným stentem (černá šipka), hraniční stenóza v distálním segmentu stentu (červená šipka), malý kulovitý trombus ve stentu (bílá šipka).
Animace 5-2 [62]. Koronarografie ACS (viz její popis na obr. 5-1).
Legenda: Na konci nástřiku dochází k uvolnění trombu do periferie bez uzávěru některé z větších větví.
Animace 5-3 [63]. Implantace stentu.
Legenda: Implantace stentu v místě původní těsné stenózy s přesahem do původního stentu.
Obr. 5-2. Disekce stěny nad stentem (popis k animaci 5-4).
Animace 5-4 [65]. Disekce stěny arterie nad stentem (viz popis na obr. 5-2).
Legenda: Nad nově implantovaný stentem dochází k disekci – natržení tepny (šipka), hrozí uzávěr tepny s následným infarktem.
Animace 5-5 [66]. Disekce stěny arterie nad stentem – postup řešení komplikace.
Legenda: Řešením je implantace dalšího stentu s pokrytím disekce a postiženého úseku proximálně – umísťování stentu k ostiu ACD
Animace 5-6 [67]. Disekce stěny arterie nad stentem – postup řešení komplikace: Dilatace balónkovým katetrem.
Animace 5-7 [68]. Disekce stěny arterie nad stentem – postup řešení komplikace: Výsledek.
Legenda a závěr: Konečný efekt procedury – proximálně bez reziduální stenózy, tok do periferie bez omezení, hraniční endotelizovaná restenóza v distální části stentu ponechána, protože po 9 měsících od původní PCI je jen malé riziko progrese.
Kazuistika 6. Non-STE-MI přední stěny. Úprava stenózy a překrytí trombu.
- Žena, 46 let, výška 168, hmotnost 78.
- OA: Negativní, kuřačka.
- NO: Opakované klidové stenokardie, přijetí za 6 hodin od vzniku potíží, EKG s depresemi ST v hrudních svodech, pozitivní troponin.
- Závěr: NSTEMI, indikována koronarografie.
Animace 6-1 [69]. Koronarografie ACD.
Legenda: Normální nález na ACD.
Obr. 6-1. Koronarografie RIA (popis k animaci 6-2).
Animace 6-2 [71]. Koronarografie RIA (viz popis na obr. 6-1).
Legenda: Trombus neobturující lumen RIA (šipka) při NSTEMI přední stěny.
Animace 6-3 [72]. Umisťování stentu.
Legentda: Umísťování stentu (značky) s pokrytím stenotické léze i trombu neobturujícího lumen.
Animace 6-4 [73]. Implatnace stentu do RIA.
Obr. 6-2. Kontrola po implantaci stentu (popis k animaci 6-5).
Animace 6-5 [75]. Kontrola po implantaci stentu (viz popis na obr. 6-2).
Legenda: Při nástřiku patrný zbytkový trombus za distálním koncem stentu.
Animace 6-6 [76]. Překrytí trombu.
Legenda: Aby nedošlo k uvolnění trombu, byl implantován další stent s překrytím distálního konce původního stentu
Animace 6-7 [77]. Výsledek.
Legenda: Konečný výsledek po vytažení vodicího drátu z léze.
Kazuistika 7. STE-MI spodní stěny. Úprava zúžení a překrytí zbytkového trombu.
- Muž, 45 let, výška 180 cm, váha 96 kg.
- OA: Hypertenze III. st., diabetes mellitus II.st., chronická pankreatitida.
- NO: Protrahované bolesti na hrudi, výrazné elevace ST II, III, aVF (obr. 7-1A).
Obr. 7-1A. EKG obraz akutního infarktu spodní stěny myokardu.
- Závěr: STE-MI spodní stěny, přijetí v nemocnici za 3,5 hod. od začátku obtíží, ihned provedena koronarografie.
Animace 7-1A [79]. Koronarografie ACS.
Legenda: Normální nález na levé koronární tepně (projekce pravá kaudální).
Animace 7-1B [80]. Koronarografie ACS.
Legenda: Normální nález na levé koronární tepně (projekce levá kraniální).
Animace 7-2 [81]. Koronarografie ACD.
Legenda: Pravá koronární tepna uzavřena krátce za odstupem.
Obr. 7-2. Zavedení vodicího drátu.
Legenda: Po zavedení vodicího drátu do periférie RIVP (konec drátu RTG kontrastní – bílá šipka) tepna zprůchodněna se zbytkový trombem (černá šipka).
Animace 7-3 [83]. Přítomnost trombu.
Legenda: Po pokusu o odsátí trombu aspiračním katetrem nález beze změn.
Obr. 7-3. Dilatace uzávěru arterie.
Legenda: Dilatace balónkovým katetrem v místě původního uzávěru (šipka).
Animace 7-4 [85]. Dilatace uzávěru arterie.
Legenda: Další dilatace balónkovým katetrem v distální části léze.
Animace 7-5 [86]: Zbytkový trombus.
Legenda: Stále přetrvává zbytkový trombus a obleněný tok do periferie.
Obr. 7-4. Překrytí trombu.
Legenda: Umísťování stentu do léze k pokrytí celého úseku se stenózou a zbytkovým trombem (bílá šipka na začátku stentu, černá šipka na konci stentu).
Animace 7-6 [88]. Umístění stentu.
Legenda: Kontrola pozice stentu nástřikem – verifikována správná poloha s pokrytím celé léze.
Animace 7-7 [89]. Implantace stentu.
Legenda: Implantace stentu expanzí balónkového katetru.
Animace 7-8 [90]. Výsledek.
Legenda: Dilatace tepny s fixací trombu stentem ke stěně tepny a obnovením původního lumen s normalizací toku do periferie.
Závěr: Klinicky ústup stenokardií, rovněž ústup elevací ST úseku (viz animace. 7-1B).
Kazuistika 8. STE-MI přední stěny. Zprůchodnění tepny s nestabilním plátem.
- Muž 52 let, výška 165 cm, hmotnost 80 kg.
- OA: kuřák, jinak negativní.
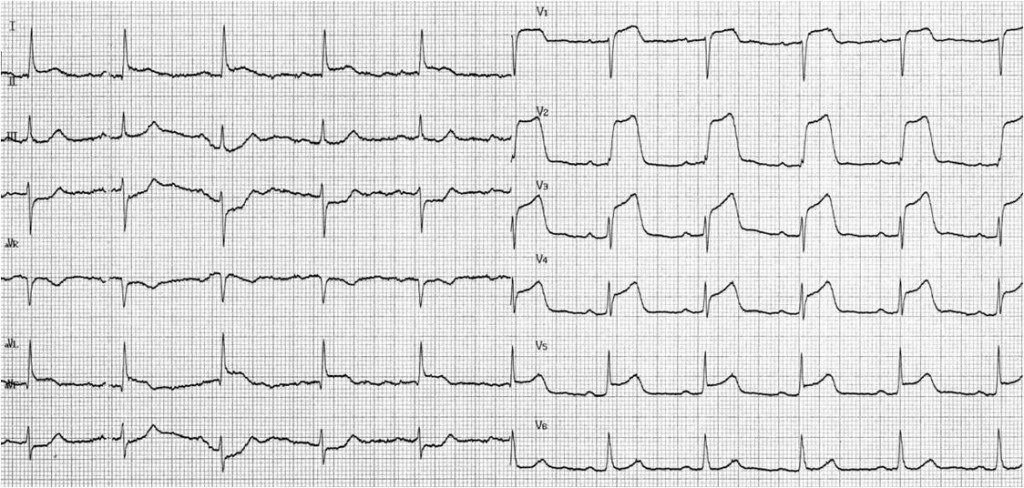
- NO: protrahované stenokardie, elevace ST v hrudních svodech (obr. 8-1), přijetí v nemocnici za 2 hod. od začátku obtíží.
Obr. 8-1. EKG záznam STE-MI přední stěny.
- Závěr: STE-MI přední stěny, indikována koronarografie.
Animace 8-1A [92]. Koronarografie ACD.
Legenda: ACD s okrajovými nerovnostmi v celém průběhu tepny (projekce levá bočná).
Animace 8-1B [93]. Koronarografie ACD.
Legenda: ACD – projekce levá kraniální.
Obr. 8-2. Koronarografie ACS a RIA (popis k animaci 8-2).
Animace 8-2 [95]. Koronarografie ACS a RIA (viz popis na obr. 8-1).
Legenda: Amputace RIA krátce po odstupu z kmene ACS (šipka), RC a RMS bez stenóz.
Animace 8-3 [96]. Koronarografie ACS a RIA.
Legenda: Uzávěr RIA s absencí toku v obvyklém průběhu tepny (projekce levá kraniální).
Animace 8-4 [97]. Odsávání trombu.
Legenda: Odsávání trombu aspiračním katetrem s velkým lumen. Značka na distálním konci katetru slouží k orientaci o správné poloze.
Animace 8-5 [98]. Úspěšné zprůchodnění tepny.
Legenda: Zprůchodnění tepny s původní stenózou s nestabilním plátem, jehož rupturou došlo k vzniku trombózy a infarktu. Tepna je postižena i dále do periférie.
Animace 8-6 [99]. Implantace stentu.
Legenda: Implantace stentu do místa původní stenózy.
Animace 8-7 [100]. Výsledek.
Legenda: Obnovení původního lumen tepny po implantaci stentu, tok do periferie mírně obleněn.
Závěr: Pacient následně bez potíží, vzhledem k časné rekanalizaci rozsah postižení výrazně zmenšen i přes difuzní postižení tepny, platí pravidlo „čas je svalová hmota“ („time is muscle“).
Souhrn
Selektivní koronarografie je invazivní metoda sloužící k vyloučení nebo potvrzení ICHS.
V případě potvrzení ICHS je při malém riziku komplikací nebo naopak u vysoce rizikových pacientů s rozsáhlým postižením, např. u tenkých tepen s difuzním postižením do periférie pacient indikován ke konzervativnímu postupu .
U postižení kmene nebo tří tepen má většinou přednost revaskularizace pomocí CABG.
PCI je metoda volby především u akutních pacientů (NAP, NSTEMI, STEMI), u chronických pacientů pak při onemocnění 1 – 2 tepen.
S vývojem nových technologií (např. lékových stentů) PCI přebírá některé indikace dříve určené pouze pro CABG.
CABG a PCI se často kombinují a doplňují (např. PCI na ACD pro AIM spodní stěny a s odstupem CABG pro stenózu kmene ACS nebo CABG na RIA a ACD s následnou PCI těsné stenózy RC nepřístupné chirurgické intervenci).
Obrazová příloha – EKG nálezy
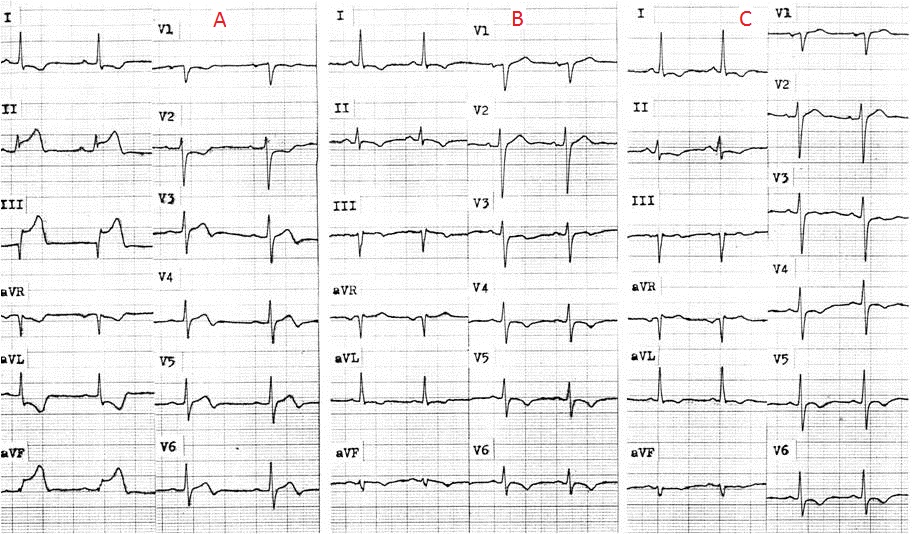
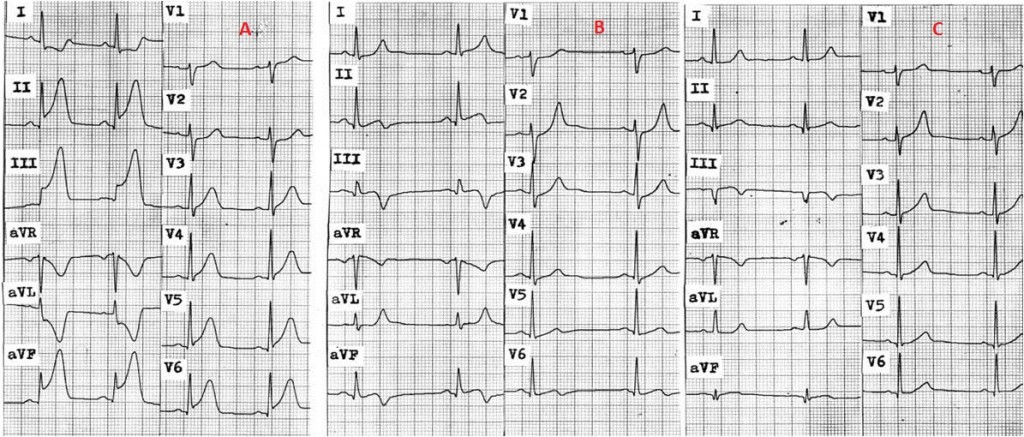
Obr. 1. Akutní infarkt myokardu spodní stěny (viz obr. 7-1).
- Elevace ST II,III,aVF, Q kmit ve III, deprese ST V1,2 (obr. 1A);
- Po direktní PCI rekanalizace tepny a ústup elevací (obr. 1B);
- Další den Q kmit ve svodu III (obr. 2C).
- Jedná se o uzávěr ACD.
Obr. 2. Akutní infarkt myokardu posterolaterální.
- Elevace ST II, III, aVF (spodní stěna) a V5,6 (boční stěna) (obr. 2A);
- Po direktní PCI rekanalizace tepny s poklesem ST elevací (obr. 2B);
- Další den Q kmit s negativním T pouze ve svodu III (obr. 2C).
- Jedná se o uzávěr ACD s velkým RPLD zásobujícím boční stěnu.
Obr. 3. Akutní infarkt myokardu anteroseptální.
- Elevace ST úseku ve svodech V1-V3.
- Jedná se o uzávěr RIA v bifurkaci s RD.
Obr. 4. Akutní infarkt myokardu anterolaterální.
- Elevace ST V1-V5, I, aVL, kontralaterální deprese ST II, III, aVF.
- Jedná se o rozsáhlé postižení při vysokém uzávěru RIA.
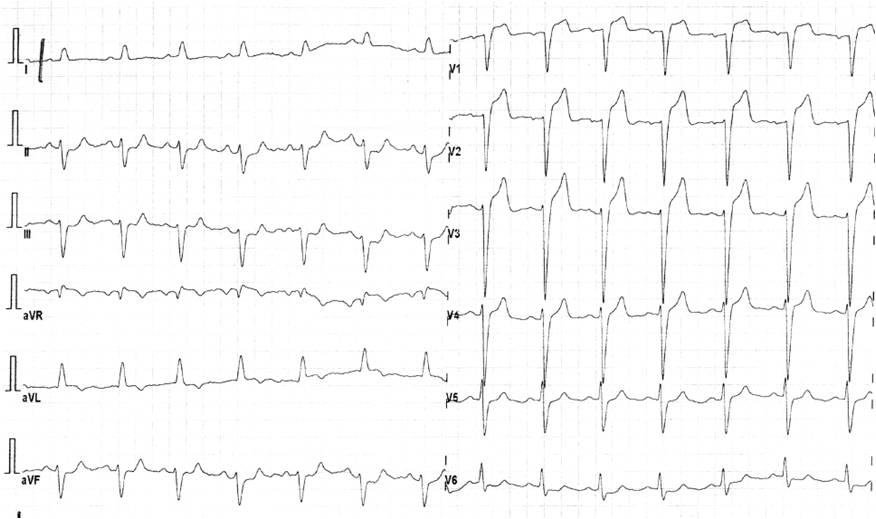
Obr. 5. Jizva po rozsáhlém anterolaterálním infarktu s aneurysmatem.
- Kmity QS ve V1-5 (jizva po IM), elevace ST v chronické fázi jsou typické pro aneurysma (myokard je nahrazen neviabilní vazivovou tkání).
Obr. 6. Jizva po infarktu posterolaterálním.
- Q kmity ve svodech II, III, aVF, V5,6.
Obr. 7. Fibrilace komor.
- Maligní arytmie u infarktu myokardu – fibrilace komor s chaotickými abnormními QRS komplexy a oběhovou zástavou – jde o smrtící arytmii.
Zpracoval: MUDr. Roman Štípal, 1. interní klinika – kardikologická LF UP a FN v Olomouci. Upravil: Jaroslav Veselý, Ústav patofyziologie LF UP v Olomouci.
Article printed from Tvorba a ověření e-learningového prostředí pro integraci výuky preklinických a klinických předmětů na LF a FZV UP Olomouc: http://pfyziolklin.upol.cz
URL to article: http://pfyziolklin.upol.cz/?p=6060
URLs in this post:
[1] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr1a.jpg
[2] animace 0-1: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/01P02.flv
[3] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr1c.jpg
[4] animace 0-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/01P03.flv
[5] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-1e.jpg
[6] animace 0-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/01P04.flv
[7] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-1g.jpg
[8] animace 0-4: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/01P05.flv
[9] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-1i.jpg
[10] animace 0-5: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/01P06.flv
[11] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/06/Stent.jpg
[12] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/06/zaved-stent1.jpg
[13] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-1b.jpg
[14] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-1c.jpg
[15] Animace 1-1: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/ 09M_10.flv
[16] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-1e.jpg
[17] Animace 1-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/09M_08.flv
[18] Animace 1-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/komora.flv
[19] Animace 1-4A: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/09M_12.flv
[20] Animace 1-4B: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/09M_13a.flv
[21] Animace 1-4C: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/09M_15.flv
[22] Animace 1-4D: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/09M_17.flv
[23] Animace 1-4E: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/09M_18.flv
[24] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-1m.jpg
[25] Animace 1-4F: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/09M_19a.flv
[26] Animace 1-4G: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/09M_21.flv
[27] Animace 2-1: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/02S01.flv
[28] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-2c.jpg
[29] Animace 2-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/02S02.flv
[30] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-2e.jpg
[31] Animace 2-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/02S05.flv
[32] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-2g.jpg
[33] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-8.jpg
[34] Animace 3-1: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/ 08B02.flv
[35] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-3c.jpg
[36] Animace 3-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/08B05.flv
[37] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-3e.jpg
[38] Animace 3-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_III/08B10.flv
[39] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-3g.jpg
[40] Animace 4-1: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K07.flv
[41] Animace 4-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K01.flv
[42] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-4d.jpg
[43] Animace 4-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K05.flv
[44] Animace 4-4A: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K08.flv
[45] Animace 4-4B: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K11.flv
[46] Animace 4-4C: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K15.flv
[47] Animace 4-4D: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K16.flv
[48] Animace 4-4E: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K22.flv
[49] Animace 4-4F: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07_K23.flv
[50] Animace 4-5A: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07K07.flv
[51] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-4m.jpg
[52] Animace 4-5B: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07K04.flv
[53] Animace 4-5C: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07K08.flv
[54] Animace 4-5D: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07K09.flv
[55] Animace 4-5E: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07K10.flv
[56] Animace 4-5F: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07K12.flv
[57] Animace 4-5G: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07K19.flv
[58] Animace 4-5H: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/07K21.flv
[59] Animace 5-1A: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/05S02.flv
[60] Animace 5-1B: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/05S05.flv
[61] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-5d.jpg
[62] Animace 5-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/05S07.flv
[63] Animace 5-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/05S11.flv
[64] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-5g.jpg
[65] Animace 5-4: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/05S15.flv
[66] Animace 5-5: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/05S17.flv
[67] Animace 5-6: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/05S18.flv
[68] Animace 5-7: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/05S21.flv
[69] Animace 6-1: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/06L01.flv
[70] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-6c.jpg
[71] Animace 6-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/06L03.flv
[72] Animace 6-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/06L07.flv
[73] Animace 6-4: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/06L08.flv
[74] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-6g.jpg
[75] Animace 6-5: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/06L09.flv
[76] Animace 6-6: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/06L10.flv
[77] Animace 6-7: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_II/06L12.flv
[78] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-2.1.jpg
[79] Animace 7-1A: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V01.flv
[80] Animace 7-1B: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V03.flv
[81] Animace 7-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V05.flv
[82] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-7e.jpg
[83] Animace 7-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V07.flv
[84] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-7g.jpg
[85] Animace 7-4: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V10.flv
[86] Animace 7-5: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V11.flv
[87] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-7j.jpg
[88] Animace 7-6: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V15.flv
[89] Animace 7-7: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V16.flv
[90] Animace 7-8: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/03V18.flv
[91] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-5.jpg
[92] Animace 8-1A: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/04K01.flv
[93] Animace 8-1B: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/04K02.flv
[94] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Kazuistika-8d.jpg
[95] Animace 8-2: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/04K04.flv
[96] Animace 8-3: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/04K06.flv
[97] Animace 8-4: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/04K12.flv
[98] Animace 8-5: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/04K13.flv
[99] Animace 8-6: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/04K14.flv
[100] Animace 8-7: http://pfyziolklin.upol.cz/videosekvence/ICHS_flv_I/04K20.flv
[101] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-3.1.jpg
[102] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-4.jpg
[103] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-6.jpg
[104] Image: http://pfyziolklin.upol.cz/wp-content/uploads/2012/05/Obr-7.jpg
Click here to print.