Úvod
Normální tělesná teplota podléhá diurnálnímu rytmu. Průměrná hodnota je 36,8 °C a kolísá v rozmezí asi ±0,5 °C. Nejnižší hodnoty naměříme kolem 6. hodiny ranní, nejvyšší mezi 4. a 6. hodinou odpolední. Za kontrolu a řízení tělesné teploty je odpovědný centrální termostat (viz níže).
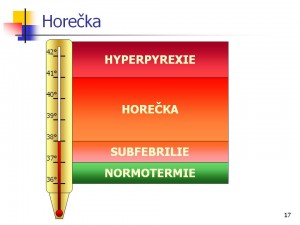
Horečku (febris čili febrilie, také pyrexie; tělesná teplota nad 38 °C) odlišujeme od zvýšené teploty (subfebrilie; nad 37 °C, ale nižší než 38 °C). Horečka i zvýšená teplota jsou nespecifickými projevy (známkami, symptomy) nemocí, poškození anebo poruch. Jsou součástmi a zároveň příznaky celkové vnitřně regulované odpovědi těla na vyvolávající (pyrogenní) podnět. Horečka sama tedy není nemoc. Je důležitou součástí všeobecných obranných mechanismů.
Prospěšnost horečky
Platí, že nárůst teploty je pro obranu těla prospěšný. Jeho pozitivní přínos tkví v tom, že urychluje chemické reakce a podporuje aktivitu enzymů. Zvyšuje rychlost metabolismu. Vzrůst teploty o 1 °C zvyšuje rychlost metabolismu asi o 10 – 15 %. O tutéž hodnotu narůstá spotřeba kyslíku. Horečka stimuluje produkci cytokinů, aktivaci komplementu anebo produkci protilátek. Stimuluje aktivitu a mobilitu buněk, jejich migraci, adsorpci na povrchy, fagocytózu škodlivin, resorpci poškozených tkání, rozvoj zánětu. Horečka mobilizuje nejen imunitní systém, ale také procesy výživy a ochrany buněk. Je nepříznivá pro růst patogenů.
Pouhou zvýšenou teplotu anebo horečku, která nepřekročí určitou mez (vždy s ohledem na konkrétního pacienta), proto zpravidla uměle netlumíme, protože přispívají k rychlému vypořádání se s poškozením. Pokud trvá horečka déle (více než 2 – 3 dny) anebo překračuje-li určitou mez (přibližně 39 °C), vysiluje, vyčerpává, a proto ji pak zpravidla uměle snižujeme fyzikálními zákroky anebo farmakologicky.
Horečkou velmi snadno reagují kojenci a malé děti. U nich často bývá nárůst horečky strmý a tělesná teplota dosahuje hodnot vyšších, než bychom očekávali v jiných věkových skupinách; velmi často ale také trvá krátce (ze dne na den). Asi do věku 5 let bývá nástup horečky provázen křečemi. Horečka naproti tomu může chybět u pacientů v pokročilém věku anebo v pokročilých stádiích těžkých onemocnění. V takových případech je její chybění špatným prognostickým znamením. Chronicky nemocní nemusí horečku vnímat (pacient s tuberkulózou nemusí subjektivně cítit ani horečku 39 °C). Jiné osoby mohou naopak silně vnímat už subfebrilie.
Horečka, hypertermie, úpal, úžeh
Horečka (pyrexie), tedy vnitřně regulované navýšení teploty, je také něco jiného než hypertermie. Hypertermie znamená nezvládnutelné přehřátí organismu, tedy zvýšení tělesné teploty následkem vysoké teploty v okolním prostředí (úpal). Základní rozdíl oproti horečce tkví v tom, že při hypertermii nedochází ke změně normálního nastavení termoregulačního centra; termoregulační centrum totiž v tomto případě funguje normálně, ale vzhledem k okolnostem není schopno tělesnou teplotu udržet. Antipyretika jsou v takovém případě neúčinná.
S maligní hypertermií se můžeme setkat u citlivých osob při anestézii. Bývá způsobena genetickým defektem v transportu iontů Ca2+ do sarkoplazmatického retikula. Přetrvávající vysoká koncentrace v cytoplazmě svalových vláken způsobuje svalové kontrakce, a tím nadměrnou produkci tepla, jehož odvádění je při anestézii ztížené.
Existuje ještě další stav, a sice úžeh, který na rozdíl od úpalu vzniká přímým působením slunečního tepelného záření na hlavu. Někdy se projeví až s několikahodinovým zpožděním.
Poznámka: Opakem hypertermie je hypotermie, kdy termoregulační mechanismy nejsou schopny udržet normální teplotu v chladném prostředí. Opakem hoerčky (pyrexie) je naproti tomu apyrexie, kdy je centrální termostat nastaven na nižší teplotu působením vnějších anebo vnitřních kryogenů. (opak pyrogenů). Příkladem kryogenu GnRH, který aktivuje přechodné ztráty tepla provázené přechodnýmni pocity horka (návaly)u žen v menopauze.
Vznik a stádia horečky
Za fyziologických podmínek chrání centrální termostat v hypotalamu před přenastavením na vyšší teplotu tzv. kryogeny. Při horečce tyto látky modulují vzestup teploty a kontrolují její úroveň a trvání. Jejich hlavními zástupci jsou IL-10, glukokortikoidy, melanocyty-stimulující hormon (α-MSH), antidiuretický hormon (ADH), bombesin a některé další. Působí blokádou cytokinových receptorů, inhibicí syntézy metabolických poslů horečky (pyrogenů), zvýšením citlivosti termoregulačních neuronů anebo působí v periferii snížením tvorby tepla nebo tvýšením tepelných ztrát.
Za horečku jsou odpovědné tzv. pyrogeny. Rozlišujeme vnější a vnitřní pyrogeny. Vyvolávají horečku přenastavením centrálního termostatu na vyšší úroveň kontroly a řízení tělní teploty.
První stádium – prodromální
Prvním stádiem horečky je počáteční, skryté, tzv. prodromální stádium. V něm dochází působením pyrogenů k přeladění termoregulačního centra v hypotalamu na vyšší regulovanou teplotu. Zpravidla to trvá do 90 minut, někdy ale jen 15 minut.
Vnější pyrogeny anebo pyrogeny z poškozených vlastních tkání (např. po nekróze; viz ligandy PAMPs, MAMPs, DAMPs a také receptory PPRs, zejména Toll-like receptory) vyvolávají v místě léze tvorbu endogenních pyrogenů reprezentovaných zejména cytokiny TNF, IL-1, IL-6, interferony α a γ (IFNα a γ) a některými dalšími (např. CNF, ciliárním neurotropním faktorem). Tyto cytokiny jsou produkovány zejména makrofágy včetně Kupferových buněk jater, žírnými buňkami a dalšími imunokompetentními buňkami. Endogenní pyrogeny jsou pak unášeny krví. Prostupují endotelem tzv. cirkumventrikulárních orgánů, zejména pak hustě prokrveného organum vasculosum laminae terminalis v preoptické oblasti předního hypotalamu. Zde se vážou na endotel anebo difundují do okolní nervové tkáně k membránám neuronů a glie. Na neurony termoregulačního centra působí prostřednictvím prostaglandinů, zejména PGE2, jehož tvorbu lokálně stimulují. PGE2 se váže na EP3 receptory plasmatické membrány neuronů v area preoptica.
Kromě lokální tvorby v hypotalamu může PGE2 ve významné míře vznikat také v periferních tkáňových makrofázích, zejména v játrech anebo plících, a odtud dosáhnout termoregulačního centra krevní cestou. Významnou roli v takové stimulaci periferní produkce PGE2 má komplement. Jeho složky C3a a C5a dokážou spustit tvorbu PGE2 ve tkáňových makrofázích anebo Kupferových buňkách během několika sekund. PGE2 vytvořený v periférii zahajuje horečku (rychlá raná fáze horečky) ještě před výše popsanou migrací vnitřních pyrogenů do mozku, takže PGE2 vytvářený lokálně v hypotalamu pak spíše zajišťuje trvání horečky (pozdní fáze horečky).
Jiným účinným vnitřním pyrogenním poslem je MIP-1 (macrophage inflammatory protein-1). Působí na termoregualční centrum přímo, cestou svého vlastního receptoru, bez pomoci PGE2. Podobné je i působení samotného IL-6, dále IL-8, CRH, bradykininu, substance P, endotelinu 1, NO a dalších působků. Stimulace termogenního centra tedy není zprostředkována jen cestou PGE2.
Termoregulační centrum navíc dostává také rychlé centripetální nervové signály z periférie cestou nervus vagus, tedy zejména ze splanchniku. V periferních gangliích n. vagus jsou přítomny žírné buňky, které mohou velmi rychle uvolnit IL-1β, jenž se váže na periferní receptory n. vagus. Termoregulační centrum tak může být velmi rychle zásobeno pyrogenními signály z jater a dalších vnitřních orgánů.
Cytokiny TNF a IL-1 zároveň stimulují produkci ACTH, a tím stresovou osu glukokortikoidů. Glukokortikoidy jednak zajišťují energetické krytí horečky (glukoneogeneze), jednak zároveň vytvářejí inhibiční smyčku, která svým imunosupresivním působením může vznik horečky tlumit anebo oddálit. Kortikosteroidy blokují uvolňování IL-1β, TNF i IL-6. Navíc inhibují metabolické dráhy kyseliny arachidonové. Ve srovnání s nimi nesteroidní antiflogistika a antipyretika (NSAID) včetně acylpyrinu blokují pouze syntézu prostaglandinů (inhibičním účinkem na cyklooxygenázu).
Druhé stádium – stadium incrementi
Druhým stádiem je stadium incrementi (vzestup teploty, evidentní nástup horečky). Nárůst teploty může být pozvolný, nebo náhlý a rychlý; ve druhém případě často bývá spojen se zimnicí. Je v něm zapojena nervová složka (sympatikus) a hormonální složka (tyroxin a trijodtyronin). Účinkem sympatiku dochází k vazokonstrikci v periférii – snižují se ztráty tepla. Kůže je studená a bledá (studené ruce). Je přítomna piloerekce. Zvyšuje se arteriální krevní tlak. Hormony štítné žlázy stimulují bazální metabolismus. Proto zároveň narůstá produkce tepla v játrech a v kosterním svalstvu. Tělesná teplota postupně roste, ale nemocný má pocit chladu anebo až zimnici. Může být přítomna třesavka.
Třetí stádium – stadium acme et fastigii
Třetím stádiem horečky je stadium acme (vyvrcholení, horečka dosáhla nejvyššího bodu) a fastigii (horečka se udržuje na dosažených hodnotách teploty). Termoregulační centrum ukončuje po dosažení požadované teploty aktivaci sympatiku, naproti tomu ale aktivuje parasympatikus. Mizí pocit chladu, přestává zimnice. Dochází k vazodilataci v periférii, kůže je teplá a červená.
Pokles periferního odporu vede k přechodu funkce kardiovaskulární soustavy na hyperkinetický režim (hyperkinetická cirkulace). Arteriální krevní tlak se snižuje. Rychlé proudění krve spojené s hyperkinetickou cirkulací se v plicích projevuje zvýšením odporu a tlaku v a. pulmonalis.
- Horečka nad 39 °C se označuje jako vysoká.
- Horečka nad nad 41,0 – 41,5 °C se označuje jako hyperpyrexie. Hyperpyrexie často bývá součástí poškození termoregulačního centra jiného původu než infekčního – s traumaty mozku, mozkovým krvácením, mozkovými nádory, anebo poruchou funkce hypotalamu. Také může jít o nežádoucí toxické poškození léčivy apod. (naúř. antibiotiky).
- Horečka nad 42 °C může být slučitelná se životem pouze tehdy, pokud netrvá déle než několik minut. Dochází při ní k ireverzibilním změnám v mozku a v dalších orgánech.
Čtvrté stádium – stadium decrementi
Čtvrtým stádiem horečky je stadium decrementi (ústup, snižování teploty). Pokles teploty může probíhat pomalu, pozvolna (lyticky), nebo náhle (kriticky, tzn. v průběhu 1 – 2 hodin). Kůže je teplá, pacient se potí. Náhlý pokles teploty provázený profúzním pocením může vést k hypovolémii a ve spojení s přetrvávající vazodilatací vyvolat nebezpečnou krizi z horečky.
Typy horečky
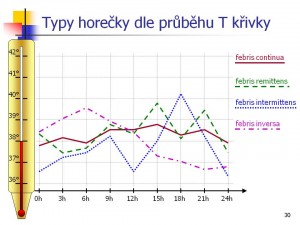
- Febris continua (přetrvávající, setrvalá, souvislá, vleklá horečka) – rozdíly tělesné teplot v průběhu 24 hodin nepřesahují 1 °C. Vyskytuje se například u virových onemocnění, streptokokových nákazách, pneumonie, při břišním tyfu aj.
- Febris remittens (kolísavá horečka) – rozdíly mezi nejvyšší a nejnižší hodnotou v průběhu 24 hodin jsou větší než 1 °C. Provází například hnisavé pochody anebo sepsi. Při tzv. febris septica jsou přítomny výkyvy v rozsahu 3 – 5 °C.
- Febris inversa – horečka v ranních hodinách je vyšší než večer. Typicky provází tuberkulózu.
- Febris intermittens (střídavá horečka) – různě dlouhé fáze s horečkou se cyklicky střídají s různě dlouhými fázemi bez horečky. V našich krajích se s tímto typem spíše setkáme při onemocněních zhoubnými nádory anebo při sepsi.
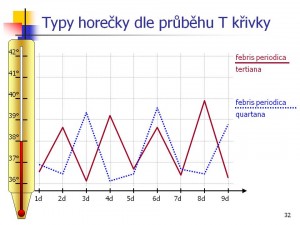
- Při febris recurrens (návratná horečka) se fáze s horečkou střídají s několikadenními intervaly normální teploty. Typickým příkladem je rozvinutá malárie.
- Při febris tertianna se horečka (rozpad krvinek) pravidelně dostavuje třetí den po předcházejícím dvoudenním období, při febris quartana čtvrtý den po předchozím třídenním bezhorečnatém období.
- Při ferbris undulans se několikadenní období s horečkou střídá se stejně dlouhým obdobím bez horečky.
- Při febris recurrens (návratná horečka) se fáze s horečkou střídají s několikadenními intervaly normální teploty. Typickým příkladem je rozvinutá malárie.
Vliv horečky na další orgánové soustavy
Kardiovaskulární systém a ledviny
Horečkou zvýšený metabolický obrat ve tkáních při ustálené horečce vyžaduje větší přísun kyslíku, takže stadium acme et fastigii provází vazodilatace (snižuje se periferní odpor). To má dva bezprostřední účinky – jednak pokles arteriálního tlaku, jednak zrychlení žilního návratu. Pokles arteriálního tlaku vede k redistribuci krve a negativně ovlivní činnost ledvin (oligurie až anurie). Zrychlený žilní návrat je spojen se zřejmou tachykardií. K tachykardii přispívá nejen žilní návrat, ale také přímé zvýšení rychlosti metabolických dějů v myokardu. Vcelku charakterizujeme stav kardiovaskulární soustavy při horečce jako hyperkinetickou cirkulaci. V ledvinách navíc dochází při horečce k tvorbě hyalinních válců a ztrátám proteinů.
Respirační systém
Horečka vyvolává viditelnou tachypnoe (zvýšená frekvence dýchání, nemusí nutně jít o hyperventilaci). Pro klinickou praxi je důležité si uvědomit, že tím narůstá výdej vodních par, jejichž ztráty se sčítají se ztrátami kůží. Jde o ztráty čisté vody! Reakce respiračního systému tak významně podporuje tendenci k (hypertonické) dehydrataci.
Gastrointestinální systém
Horečku provázejí poruchy motility, poruchy sekrece trávicí ch šťav a poruchy vstřebávání. Téměř pravidelným příznakem je zácpa (pokud nejde o průjmovité onemocnění). Návrat chuti k jídlu a odoeznění zácpy jsou důležitými prvními známkami zlepšování stavu.
Centrální nervový systém
Ze strany centrálního nervového systému lze při horečce pozorovat změny psychických funkcí až delirantní stavy. Do věku 5 let nejsou výjimečné záchvaty křečí.
Zpracoval: Jaroslav Veselý, Ústav patologické fyziologie LF UP v Olomouci a Katedra fyziologie a patofyziologie LF OU v Ostravě