Níže jsou uvedeny tři klinické kazuistiky, které ilustrují symptomatologii, diagnostiku a terapii žilních trombóz dolních končetin.
Kazuistika 1. Tromboflebitida (varikoflebitida)
Anamnéza
Muž ve věku 35 let byl vyšetřen pro bolestivé zarudnutí na levém stehně. Před 4 dny si povšiml drobného začervenání v místě varikózní žíly na vnitřní straně levého kolena. Zarudnutí se během několika dnů rozšířilo podél varixů nahoru až těsně pod tříslo. S rozšiřujícím se začervenáním sílila také lokální bolest, která se zhoršovala při doteku a chůzi. Pacient neměl teploty, zimnici ani třesavku, nebyl dušný, celkově se cítil dobře. Asi 15 let měl varixy obou dolních končetin, často komplikované opakovanými záněty a trombózami (varikoflebitidami). Varikoflebitidy se opakovaly, přestože před 8 lety podstoupil operaci varixů na levé dolní končetině.
Somatický nález
Muž s těžkou obezitou (BMI 42 kg/m2) měl na levém stehně zarudlé, teplejší, na pohmat tvrdé a citlivé infiltráty v místech, kde v podkoží probíhaly velké, uzlovité varixy. Okolí bylo mírně oteklé, ale otok se nešířil na bérec.
UZ vyšetření
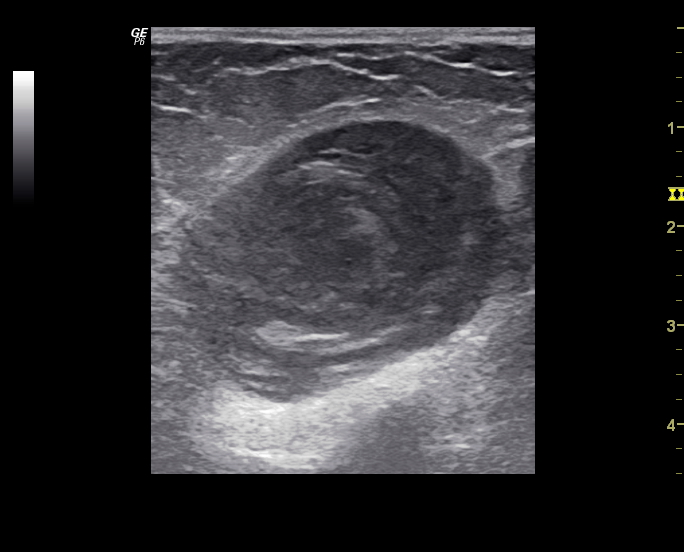
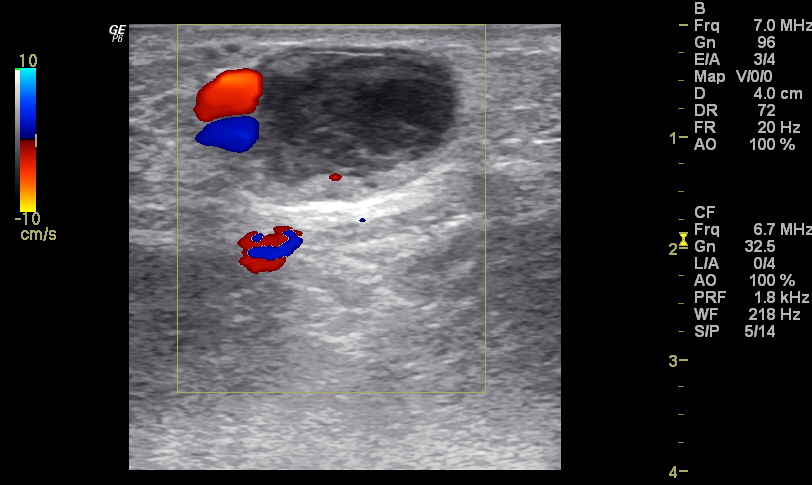
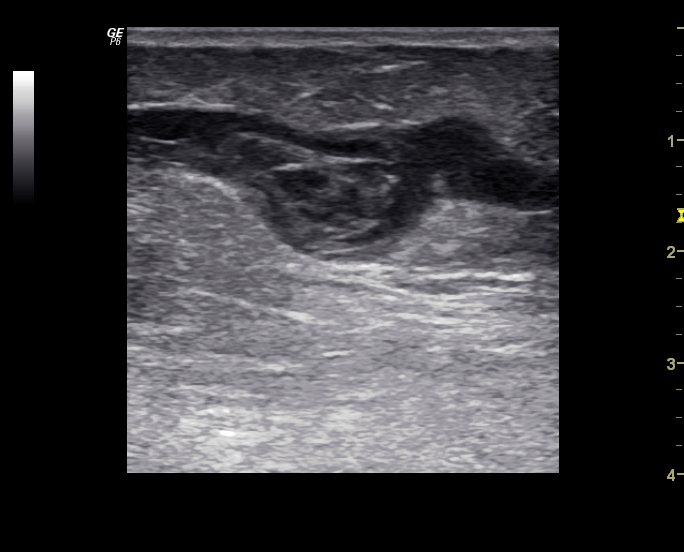
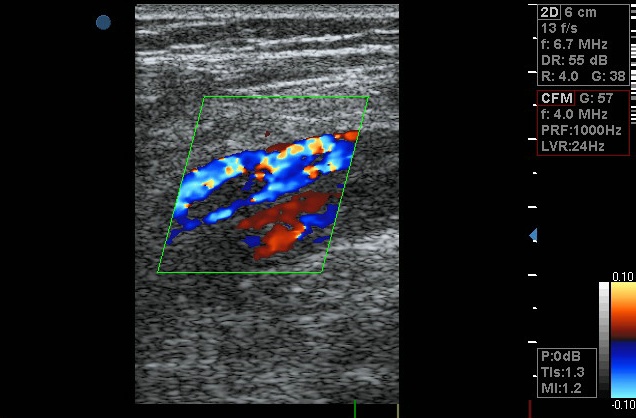
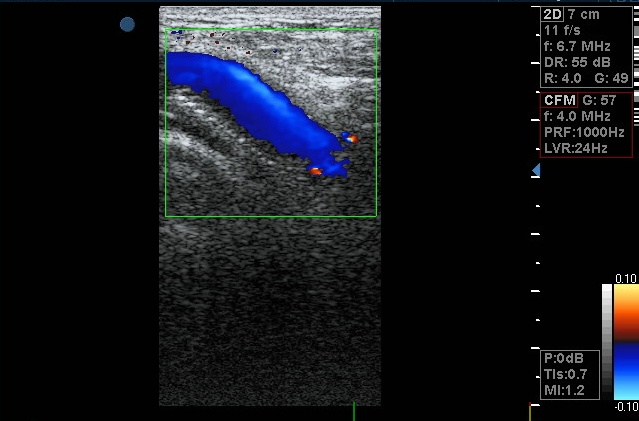
Ultrazvukové vyšetření žil na levé dolní končetině vyloučilo trombózu hlubokých (subfasciálních) žil, ale prokázalo rozsáhlou trombózu povrchových (epifasciálních) žil na přední straně stehna, sahající od třísla až pod koleno. Postižené žíly byly zcela vyplněné echogenní hmotou (obr. 1), takže v nich nebyl patrný žádný krevní průtok (obr. 2). Trombóza se nikde nešířila z povrchových do hlubokých žil.
Obr. 1. Výrazně dilatovaná podkožní (epifasciální) žíla na stehně je zcela vyplněná trombem. V ultrazvukovém obraze vzniká charakteristický „cibulovitý“ vzhled koncentricky uspořádaných vrstev krevní sraženiny. V okolí žíly je špatně odrážející, hypoechogenní zánětlivě prosáklé podkoží.
Obr. 2. V podkožní žíle postižené akutní trombózou není patrný žádný krevní tok (zobrazil by se barevně).
Obr. 3A, B. Při hojení varikoflebitidy dochází k retrakci a rozpouštění trombózy a k jejímu nahrazováním vazivovou tkání. Trombus se zmenšuje a krevní tok žílou se obnovuje (A, nahoře). Ve většině případů začíná rekanalizace žilní trombózy na okrajích trombu podél žilní stěny (na obrázku je patrné obtékání trombu přetrvávajícího v centru lumen). Modře je znázorněn tok jedním směrem, červeně tok opačným směrem. Často rovněž přetrvávají posttrombotické vazivové změny, zužující žilní lumen (B, dole).
Obr. 4. Chronickým důsledkem žilní trombózy může být flebolit, kalcifikace vazivově proměněného zbytku žilního trombu, který nás i po letech při ultrazvukovém vyšetření upozorní na kdysi proběhlou trombózu. Na obrázku je viditelný při spodní stěně asi uprostřed tmavě znázorněného (hypoechogenního) cévního lumen.
Léčba
Byla nasazena léčba kompresivní stehenní punčochou, dále antikoagulační léčba nízkomolekulárním heparinem a protizánětlivá/analgetická terapie nesteroidním antiflogistikem. Pacient mohl chodit bez omezení. Nasazená kompresivní punčocha snižovala při chůzi bolest levého stehna. Subjektivní potíže během týdne zcela vymizely. Po vymizení lokálních známek zánětu, hlavně bolesti, bylo vysazeno nesteroidní antiflogistikum a po měsíci také antikoagulační léčba. Přetrvávalo nebolestivé zatvrdnutí v průběhu varixů levého stehna. Dlouhodobě byla ponechána pouze kompresivní stehenní punčocha a nemocnému doporučena operace varixů na levé dolní končetině.
Komentář
Varikoflebitida, zánět a trombóza varixů dolní končetiny, který se šíří do kůže a podkoží v okolí, je nejčastější klinickou variantou tromboflebitidy. Je typickou a běžnou komplikací varixů. Někteří lidé s varixy trpí varikoflebitidou často, jiní méně často a další vůbec ne. Pravděpodobnost varikoflebitidy se zvyšuje s věkem a tělesnou hmotností. Naš pacient při své značné tělesné hmotnosti prodělal opakované varikoflebitidy již v mladém věku.
Přestože lze tromboflebitidu většinou snadno klinicky diagnostikovat, vždy je potřebné doplnit ultrazvukové vyšetření povrchových a hlubokých žil dolní končetiny k určení rozsahu povrchové trombózy, ale zejména k vyloučení jejího šíření do hlubokých žil. Koincidence tromboflebitidy s hlubokou žilní trombózou je v průměru asi 30 %. Hrozí zde vznik tromboembolické nemoci. Operativní odstranění varixů je jedinou účinnou prevencí recidivujících varikoflebitid.
Kazuistika 2. Hluboká žilní trombóza dolní končetiny
Anamnéza
Čtyřicetiletá žena byla vyšetřena pro asi 5 dní trvající bolest v levém podkolení a pocit bolestivého napětí v celém levém lýtku. Bolest se objevila spontánně, bez zjevné příčiny, jedno ráno při vstávání z postele. Levé lýtko trvale bolelo. Nemocná měla pocit vnitřního tlaku a napětí v lýtku, bez zjevného otoku. Potíže se zhoršovaly při chůzi a ustupovaly vleže nebo při zvednutí končetiny. Pacientka si nevzpomínala na žádný úraz, pád nebo pohmoždění levého lýtka, v posledním roce neprodělala žádnou operaci, nebyla upoutána na lůžko, nebyla vážněji nemocná, neměla sádru na dolní končetině, neužívala hormonální antikoncepci ani substituční léčbu, nekouřila. Nemocná zatím nikdy žilní trombózu neprodělala a ani u prvostupňových příbuzných se nevyskytla žilní tromboembolická nemoc.
Somatický nález
Normosomní žena, bez otoků nebo zarudnutí na levé dolní končetině. Drobné metličky (venektázie) na stehnech a retikulárí varixy v podkoleních bez známek zánětu. Vlevo pozitivní hluboká palpace lýtka a Homansovo znamení. Plantární znamení bylo oboustranně negativní. Nebyly žádné klinické známky plicní embolie – dušnost, kašel, bolesti na hrudníku ani prekolapsové stavy.
UZ vyšetření
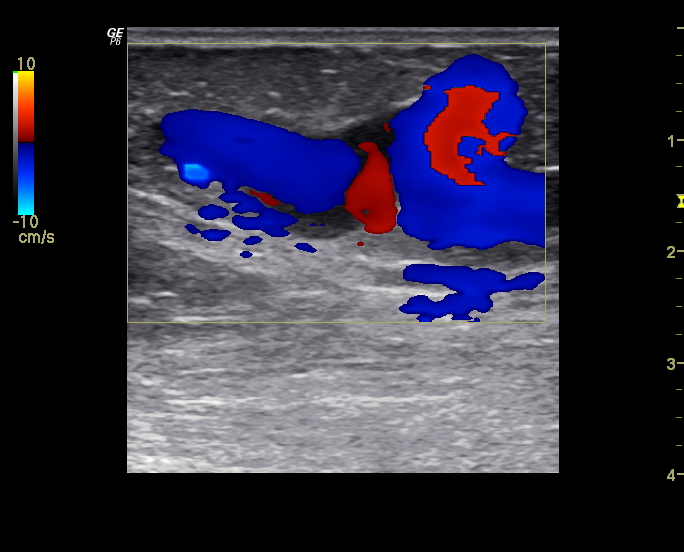
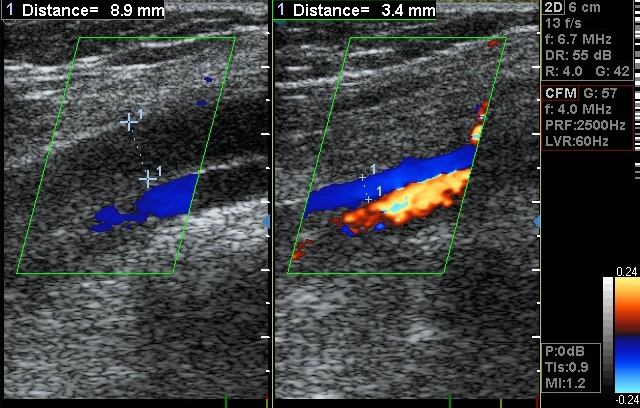
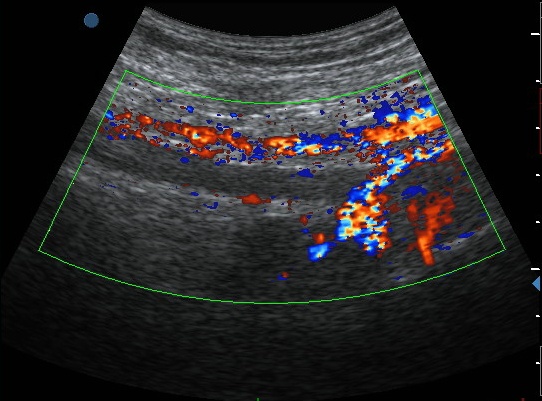
Ultrazvukové vyšetření hlubokých (subfasciálních) žil levé dolní končetiny prokázalo na bérci úplný trombotický uzávěr zadních bércových žil (vv. tibiales posteriores) a fibulárních žil (vv. fibulares), sahající proximálně do podkolenní žíly (v. poplitea) (obr. 5A, B).
Obr. 5A, B. Úplný trombotický uzávěr podkolenní žíly na levé dolní končetině. Žilní lumen je hypoechogenní, dilatované (srovnej šířku lumen vény, vyznačeného mezi oběma křížky, s pravou podkolenní žílou, 8,9 mm vs 3,4 mm) a bez průkazného krevního toku. Pod vénou je vidět souběžně probíhající artérii s protékající krví. Obrázek A (nahoře) ukazuje podkolenní žílu v podélném zobrazení, obrázek B (dole) v příčném zobrazení. Vlevo protéká krev jen arterií, vpravo jsou funkční obě cévy.
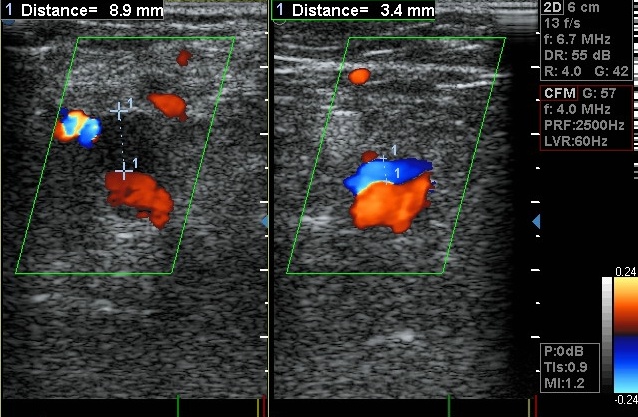
Obr. 6. Rekanalizace podkolenní žíly začala již po 2 týdnech léčby. Ve většině případů začíná rekanalizace žilní trombózy na okrajích trombu podél žilní stěny (na obrázku je patrný přetrvávající tmavý trombus obtékaný krví). Anatomicky rekanalizace postupuje distálně-proximálním směrem, tedy z bércových žil do podkolení. Pod vénou se červeně zobrazuje pohyb krve v souběžné artérii.
Obr. 7. Deset měsíců od začátku léčby bylo žilní lumen průchodné, ale s patrnými nástěnnými posttrombotickými změnami. Po vzniku trombózy v ní začínají probíhat dva procesy, rozpouštění (trombolýza) a organizace (zpevňování a fixace trombu k žilní stěně). Pokud není trombolýza dostatečně rychlá a účinná, dojde k vazivové proměne větší nebo menší části trombu. Do krevní sraženiny pronikají mezenchymální buňky pojivové tkáně a vytváří zde kolagenní vlákna. V tomto případě přetrvávaly poměrně výrazné nástěnné posttrombotické změny, které mohou být příčinou obstrukční hemodynamické poruchy a posttrombotického syndromu. Opět je vidět lumen vény (s perzistujícími zbytky trombu) a pod ním lumen souběžné artérie.
Léčba
Byla zahájena antikoagulační léčba nízkomolekulárním heparinem (LMWH) a současně podávaným warfarinem. Po 7 dnech byl LMWH vysazen a ponechán pouze warfarin. Od počátku léčby nemocná nosila kompresivní stehenní punčochu a mohla chodit. Léčba probíhala pouze ambulantně. Po 5 dnech léčby začaly potíže v levém bérci ustupovat a za 8 dnů se vytratily úplně. Plná warfarinizace, monitorovaná a upravovaná podle hodnot INR, byla ukončena po 12 měsících. Pacientka ještě další 2 roky nosila kompresivní punčochu jako prevenci posttrombotického syndromu. Nebyla zjištěna laboratorní trombofilie ani skrytá malignita, přesto byla nemocná po několik let sledována.
Komentář
Klinická diagnostika hluboké žilní trombózy má velmi nízkou senzitivitu, která nepřekračuje 25-30 %. Spolehlivá diagnostika onemocnění pouze na základě anamnézy a fyzikálního vyšetření je proto často nemožná nebo pochybná. Vždy se musíme opřít o pomocná laboratorní vyšetření. Ultrasonografie má vysokou senzitivitu a specificitu, prokázanou četnými studiemi porovnávajícími ultrazvuk s flebografií.
Léčba akutní flebotrombózy je založená na antikoagulační terapii a kompresi postižené končetiny. Komprese vyprázdní povrchový žilní systém a urychlí krevní návrat. Tím se sníží otok a bolestivost dolní končetiny. Kompresivní léčba také představuje důležitou prevenci plicní embolie a pozdějšího rozvoje posttrombotického syndromu. Chůze s nasazenou kompresí a účinnou antikoagulační léčbou nezvyšuje riziko plicní embolie.
U všech pacientů s idiopatickou hlubokou žilní trombózou je potřebné pátrat po laboratorní trombofilii a skryté malignitě. Pacienty po první epizodě tromboembolické nemoci, pokud nevznikla v souvislosti s přechodně působícím významným rizikovým faktorem (operace, trauma, sádrová fixace, atd.), je nutné dlouhodobě klinicky sledovat. Podle výsledků recentních studií se zdá, že nemocní, kteří prodělali první žilní trombózu mají v porovnání se srovnatelnými jedinci bez žilní trombózy nebo plicní embolie zvýšené riziko smrti, které přetrvává 8 let po příhodě, i když v době trombózy nebyla přítomná žádná další komorbidita. Pro tyto pacienty bude proto důležité dlouhodobé klinické sledování.
Kazuistika 3. Hluboká žilní trombóza pánevních a stehenních žil
Anamnéza
U 19leté ženy, která necelý rok užívala hormonální antikoncepci, se rychle začala rozvíjet tlaková bolest v pravém třísle, propagující se na stehno a do lýtka. Pravá dolní končetina byla oteklá od třísla po prsty, mírně lividní a při pohybech bolestivá. Nemocná byla schvácená, unavená, zadýchala se při rychlejší chůzi po rovině. V pohybu ji omezovala také bolestivá pravá dolní končetina. Občas se objevovalo bušení srdce a závratě s pocitem na omdlení. V bezvědomí nebyla. Nikdy vážněji nestonala, kouřila 10-15 cigaret denně. U prvostupňových příbuzných se nevyskytla žilní tromboembolická nemoc.
Somatický nález
Mladá žena s nadváhou (BMI 27 kg/m2) a oteklou pravou dolní končetinou na stehně a bérci, na kterou při chůzi mírně kulhala. Na pohmat bolestivá vnitřní a přední strana pravého stehna. Oboustranně negativní Homansovo znamení, hluboká palpace lýtka a plantární znamení. Klidová tachykardie 112/min., bez tachypnoe a cyanózy.
UZ vyšetření
Ultrazvukové vyšetření žil pravé dolní končetiny a pánve prokázalo hlubokou žilní trombózu postihující pravou společnou kyčelní žílu (v. iliaca communis dx.), zevní kyčelní žílu (v. iliaca externa dx.), společnou stehenní žílu (v. femoralis communis), stehenní žílu (v. femoralis) a podkolenní žílu (v. poplitea) (obr. 8). CT angiografie zjistila pravostrannou plicní embolii.
Obr. 8. Ultrazvukové vyšetření ukázalo úplný trombotický uzávěr pravé zevní kyčelní žíly (v. iliaca externa dx.), která se zde zobrazuje jako horizontální hypoechogenní (tmavý) pruh asi uprostřed obrázku. Nad ním a vpravo je patrný průtok zevní kyčelní tepnou (a. iliaca externa dx.).
Obr. 9 A, B. Echogenní metalický stent zavedený do společné kyčelní žíly (v. iliaca externa dx.) vyřešil stenózu přetrvávající po lokální trombolýze. Stent se v obrazu lumen vény prozrazuje svým žebrováním. Na dolním obrázku je viditelný pohyb krve proudící stentem. Pod vénou je rovněž vidět lumen souběžně probíhající artérie.
Léčba
Nemocná byla hospitalizována k trombolytické léčbě (farmakologické rozpouštění trombózy). Pod ultrazvukovou kontrolou byla punktována pravá podkolenní žíla a do oblasti trombotického uzávěru byl zavedený infúzní katétr s postranními otvory. Lokální trombolýza byla zahájena aplikací bolusu trombolytika a antikoagulancia heparinu s navazujícím kontinuálním současným podáváním trombolytika a heparinu do zavedeného katétru. Při kontrolní flebografii za 15 hodin od začátku trombolýzy byly postižené žíly průchodné s přetrvávající reziduální nástěnnou trombózou v oblasti společné kyčelní žíly. Při pokračující trombolýze přetrvávala na další kontrolní flebografii po 8 hodinách stenóza v oblasti společné ilické žíly (v. iliaca communis dx.). Proto byla doplněna balonková perkutánní transluminální angioplastika (PTA) zůžené oblasti se zavedením metalického stentu (obr. 9 A, B) k zajištění trvalé průchodnosti. Po ukončení trombolýzy byla naložena kompresivní bandáž a pokračováno v celkové antikoagulační léčbě heparinem a warfarinem. Antikoncepce byla vysazena.
Komentář
Léčba akutní flebotrombózy je ve většině případů založená na antikoagulační terapii a kompresi postižené končetiny. Navzdory adekvátní léčbě se u jednoho ze 3-4 pacientů po hluboké žilní trombóze rozvine posttrombotický syndrom (PTS). Pravděpodobnost PTS je podstatně vyšší u ileofemorální trombózy. Katétrová trombolýza, zavedená do klinické praxe v 90. letech 20. století, riziko vzniku PTS snižuje, ovšem za cenu zvýšeného rizika krvácení. Trombolýza je indikována u osob mladších 50 let s rozsáhlou ileofemorální flebotrombózu, pokud klinické známky trvají méně než týden a není zvýšené riziko krvácení (aktivní nádor, nekorigovaná těžká arteriální hypertenze, recentní operace, porod, aktivní vředová choroba gastroduodena, závažná hepatopatie), dále u pacientů s flebotrombózou, která ohrožuje končetinu amputací (phlegmasia cerulea dolens).
Trombolýza významně redukuje riziko posttrombotické obstrukce proximálních žilních segmentů. Žilní systém je nízkotlaký, nízkoodporový a vysokoobjemový, takže i malý stupeň obstrukce má velký vliv na krevní průtok. Ilické žíly odvádějí krev z celé dolní končetiny a pánve a jejich obliterace nebo obstrukce, byť s kolaterálním oběhem, výrazně zvyšuje odpor v žilních segmentech pod místem postižení, kde narůstá tlak. Dochází k rozvoji žilní hypertenze s negativním dopadem na hemodynamiku, klinicky se manifestujícím jako PTS.
Zpracoval: Doc. MUDr. Dalibor Musil, Ph.D., I. interní klinika – kardiologická, LF UP a FN Olomouc