Definice
Pojem nespecifické střevní záněty (NSZ, IBD, inflammatory bowel disease) je znám již od počátku 20. století. Vznikl v souvislosti s potřebou vyjádřit neznámou příčinu vzniku těchto chorob na rozdíl od střevních zánětů infekční a jiné známé etiologie. V užším slova smyslu k NSZ řadíme především ulcerózní kolitidu (UC) a Crohnovu nemoc (CN). Pro obě onemocnění je charakteristická tendence k chronickému průběhu s opakovanými relapsy. Maximálně v 10 % všech případů bývá nalézán přechodný tvar kolitidy („indeterminate colitis“). Dále mezi střevní záněty nejasné etiologie patří mikroskopická kolitida, kam patří kolagenní a lymfocytární kolitida, přechodná kolitida, diverzní kolitida, multifaktoriální kolitida, idiopatická proktosigmoiditida a lymfoidní folikulární proktitida.
Crohnova nemoc je chronický, nespecifický, granulomatózní zánět, postihující segmentálně nebo plurisegmentálně především terminální ileum a oblast ileocekální, často bývá postižen i tračník a konečník. Byly popsány i netypické lokalizace téměř v celé trávicí trubici (tenké střevo, žaludek, jícen i dutina ústní).
Ulcerózní kolitida je nespecifický hemoragicko-katarální zánět postihující téměř vždy sliznici konečníku a šířící se v rámci vývoje nemoci orálním směrem s možností postižení celého tračníku. Zánět však na rozdíl od CN postihuje vždy jen tračník a konečník.
Etiopatogeneze
NSZ jsou skupinou multifaktoriálních nemocí s dosud nejasnou etiologií. V etiopatogeneze se uplatňuji zejména faktory genetické, imunologické, infekční a vlivy zevního prostředí. Klíčovou roli hraje nerovnováha mezi střevním imunitním systémem a střevní mikroflórou. Ta se mění pod vlivem vnějšího prostředí. Především slizniční CD4 lymfocyty mají rozhodující roli jak v indukci zánětu, tak i při udržování chronického zánětu a manifestaci extraintestinálních komplikací za pomoci produkce prozánětlivých cytokinů.
Epidemiologie
Prevalence UC je 40 – 45/100 000 a CN 18 – 22/100 000. Incidence NSZ vykazuje stále progresi, především u CN. V současné době lze předpokládat v ČR incidenci UC 4 – 8/100 000 a CN 2 – 4/100 000. Výše uvedené hodnoty přibližně odpovídají i situaci v západní a severní Evropě a severní Americe, tedy v zemích s vysokým a stále narůstajícím výskytem těchto onemocnění. Ve výskytu NSZ jsou známé geografické a rasové variace, vyskytují se častěji na severu než na jihu, častěji u obyvatelstva městského než venkovského. Prevalence i incidence je výrazně vyšší u bělošské populace, především známá je u židů narozených mimo Izrael. Naproti tomu nebyla prokázána těsnější vazba výskytu i průběhu NSZ na některé z pohlaví.
Klinický obraz
Nemocní UC mají průjmovité krvavé stolice promísené s hlenem či hnisem, pro postižení izolované na rektum jsou typické tenesmy. CN nemá tak typický soubor příznaků, časté jsou průjmovité stolice, s velmi ojedinělou příměsí krve, bolesti břicha, obzvláště v pravém podbřišku, meteorismus, flatulence, progredující pasážové potíže, váhový úbytek s projevy malabsorbce, zevní i vnitřní píštěle s možnou sterkorální či hnisavou sekrecí, dále anální fisury, subfebrilie a febrilie, ztráta výkonnosti, únavnost.
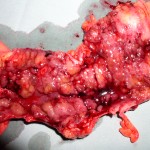
Chronický průběh NSZ je charakterizován velkým výskytem komplikací a to, jak lokálních, postihujících gastrointestinální trakt, tak mimostřevních, vyskytujících se na orgánech vzdálených. Gastrointestinální komplikace jsou akutní a chronické. Mezi komplikace akutní komplikace, které se většinou manifestují při úvodní atace anebo v prvních letech průběhu onemocnění, řadíme fulminantní formu, toxické megakolon, perforaci střeva a masivní krvácení. Trvalé následky chronického zánětlivého procesu sliznice vznikají hlavně následkem reparačních pochodů. Řadíme k nim benigní stenózy, slizniční dysplázie a kolorektální karcinom (obr. 1). Mezi akutní komplikace CN, bezprostředně ohrožující život nemocného, patří především příhody septické související s abscesy a píštělemi a pasážové poruchy spojené se stenózami tenkého a tlustého střeva. Krvácení a toxické megakolon jsou u CN mnohem méně časté než u UC. Vlekle secernující píštěle, především v perianální oblasti, a striktury trávicí trubice, často i vícečetné, způsobující poruchy průchodnosti traktu jsou nejčastějšími chronickými komplikacemi CN.
Obr. 1. Karcinom v terénu ulcerózní kolitidy. Sekční nález.
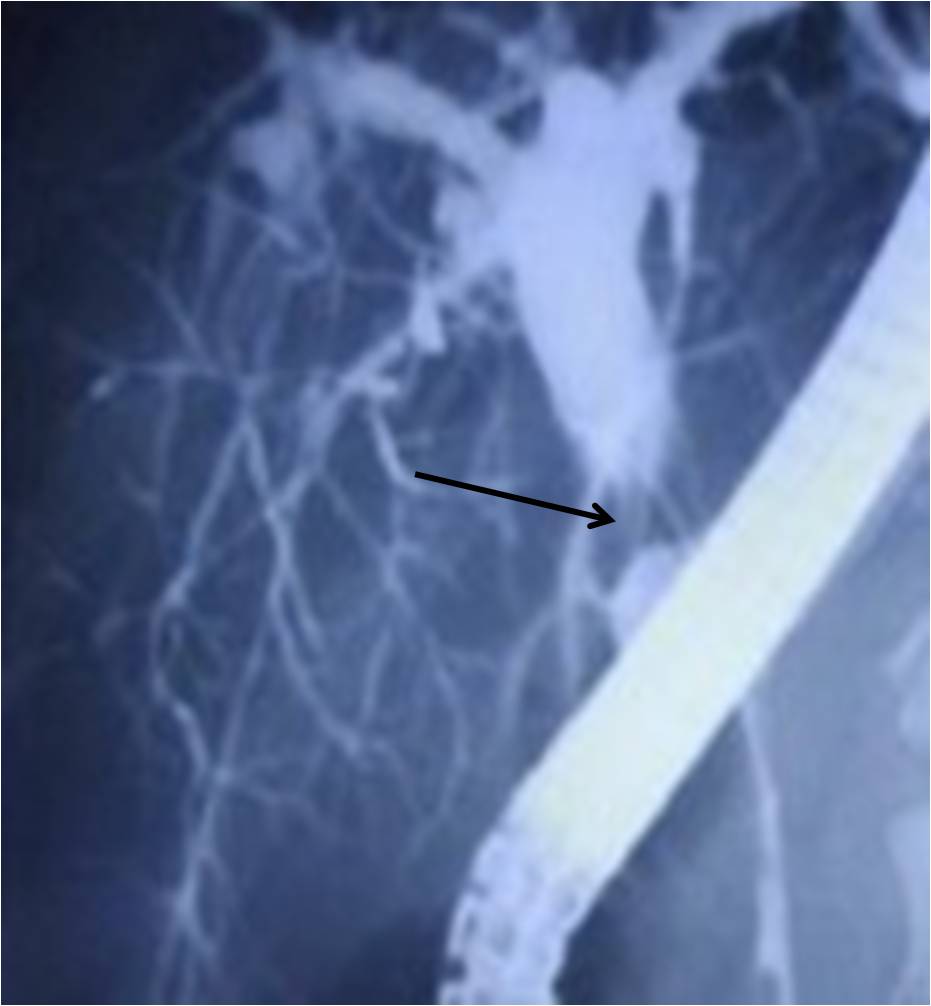
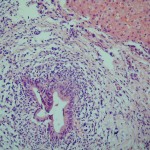
Extraintestinální komplikace jsou různorodé mimostřevní symptomy, které postihují v průběhu života přibližně jednu třetinu nemocných s NSZ (článek Mimostřevní komplikace). V případě UC se vyskytují vzácněji. Dělíme je podle jejich závislosti na aktivitě střevního zánětu. Do první skupiny řadíme ty, jejichž průběh je přímo spojen s aktivitou střevního zánětu. Jedná se většinou o onemocnění bolestivá s bouřlivým průběhem, ale po potlačení aktivity střevního zánětu mizí a nezanechávají ireparabilní změny (pyoderma gangrenosum, erythema nodosum, artritidy, konjunktivitidy a uveitidy). Nejzávažnějšími jsou komplikace hepatobiliární, na aktivitě NSZ nezávislé, a z nich především primární sklerozující cholangitida (PSC). Tu nalézáme u 2 – 3 % nemocných UC, většinou mladších mužů do 40 roků věku (u CN se vyskytuje ojediněle). Jde o zánětlivé onemocnění neznámé etiologie, které většinou postihuje extra- a intrahepatální žlučovody a postupně vede k destrukci žlučových cest a přestavbě jaterního parenchymu (obr. 2 a obr. 3). Do souvislosti s PSC je dáván až dvacetkrát častější výskyt cholangiokarcinomu. Také výskyt kolorektálního karcinomu je u nemocných s PSC vyšší než u nemocných UC bez postižení hepatobiliárního systému. Častěji se u nemocných s ISZ vyskytuje i cholelithiáza, pericholangitida a jaterní cirhóza, z ostatních ankylózující spondylitida, sakroilitida, revmatoidní artritida a nefrolitiáza.
Obr. 2. Primární sklerotizující cholangitida. Nález při ERCP vyšetření. Zřetelně jsou viditelné jednak stenóza téměř zcela omezující průchodnost žlučových cest (šipka) a jednak napřímené intrahepatální žlučovody.
Obr. 3. Primární sklerotizující cholangitida. Tentýž pacient jako v obr 2. Výsledek jaterní biopsie. Nápadné jsou infiltrace lokalizované periduktálně.
Diagnostika
Diagnostika někdy vyžaduje i několikaměsíční systematické vyšetřování. U většiny nemocných však již na základě podrobně odebrané anamnézy a klinického vyšetření můžeme vyslovit závažné podezření na NSZ. Laboratorní vyšetření většinou již provádíme u pacienta s podezřením na NSZ. Pro diagnostiku NSZ neexistuje žádný specifický laboratorní marker, pátráme proto po zvýšení obecných zánětlivých ukazatelů, jako je sedimentace červených krvinek, C reaktivní protein, počet bílých, případně i červených krvinek, krevních destiček. Snížení hladiny albuminu, případně prealbuminu, a elevace alfa-2-globulinu jsou vhodné pro posouzení závažnosti již diagnostikované choroby. Ostatní laboratorní vyšetření jsou základní a přinesou spíše informace o možných komplikacích či extraintestinálních manifestacích NSZ.
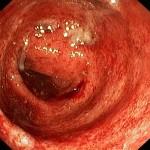
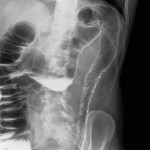
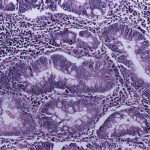
Zobrazovací metody, zejména endoskopie (pro vysokou výtěžnost a možnost odběru bioptických vzorků k histologickému vyšetření) tvoří dnes základ diagnostiky (obr. 4), včetně diferenciální, jednotlivých forem NSZ. Nález lze ozřejmit rentgenovým kontrastním vyšetřením (obr. 5), případně některou z dalších zobrazovacích metod. Vředy u UC jsou endoskopicky zastižitelné poměrně zřídka, bývají drobné, bodovité, ale mohou se i spojovat ve větší ploché či hlubší vředy se žlutavou spodinou. V klidovém období nalézáme po těžce proběhlých atakách choroby zánětlivé polypy, někdy až bizarních tvarů (Obr. 6). Za pomoci endoskopického vyšetření tedy stanovíme jednak rozsah postižení (rektální, levostranný či difúzní tvar) a jednak stupeň aktivity onemocnění. Období floridního zánětu dělíme na čtyři stadia – krvácivé, hnisavé, ulcerózní a ulceropolypózní. V klidovém období rozeznáváme také čtyři stadia, a to zrnité, úpravy, polypů a DALM (dysplasia associated lessions or mass).
Obr. 4. Ulcerózní kolitida. Endoskopický obraz.
Obr. 5. Ulcerózní kolitida. Tentýž pacient. Rentgenové vyšetření tlustého střeva po vyčištění klyzmatem a podání kontrastní látky cestou konečníku (irigografie). Zřetelně je vidět postižený sestupný tračník (vymizení klauster, zúžení až téměř po pravou flexuru, změnu textury).
Obr. 6. Ulcerózní kolitida. Tentýž pacient. Histologie vzorku odebraného při koloskopii.
Vzhledem k variabilitě postižení gastrointestinálnímho traktu CN je třeba dle symptomatologie a známé nejčastější lokalizace (terminální ileum 51,9 %, tračník 44,9 %, konečník 25,6 %) zvolit nejvhodnější vyšetřovací metodu. Pro vyšetření tlustého střeva je opět rozhodující vyšetření koloskopické s možností provedení terminální ileoskopie a odběrem bioptických vzorků z postižené oblasti. U CN nacházíme při koloskopickém vyšetření změny, které jsou lokalizovány segmentálně a obvykle nepostihují celý obvod napadeného úseku střeva. V časných stadiích choroby nacházíme aftoidní léze, v pokročilejších stadiích onemocnění potom plazivé ulcerace, nezřídka velmi hluboké, orientované souběžně s podélnou osou střeva. Pro diagnostiku CN je typický slizniční reliéf typu dlažebních kostek, při endoskopickém vyšetření však bývá popisován méně často než při rentgenovém vyšetření. Ileum a jejunum nejlépe zobrazí enteroklýza (vyšetření tenkého střeva zobrazovací metodou) CT či MRI. Při podezření na atypickou lokalizaci doplníme gastroskopii, ORL či stomatologické vyšetření. Pro diagnostiku komplikací má svůj význam břišní sonografie, případně CT či MRI vyšetření postižené oblasti, s možností stanovení síly stěny terminálního ilea, lokalizace píštělí a abscesů. Aktivitu NSZ stanovujeme za pomoci klinických a endoskopických kriterií, která však většinou vzájemně nekorelují. Je známá celá řada indexů aktivity hodnotící parametry klinické a laboratorní, popřípadě endoskopické. Žádný z uvedených indexů aktivity však dodsud nenašel širšího uplatnění v běžné klinické praxi. Pro další průběh onemocnění má největší praktický význam závažnost první ataky, rozsah postižení střeva a věk pacienta v době stanovení diagnózy a v průběhu prvních dvou let trvání zánětu.
Léčba
Terapii NSZ zahajujeme konzervativně. Pro náležitý výsledný efekt má velký význam poučení nemocného o dietě a charakteru onemocnění. V období aktivity zánětu je nutná bezezbytková dieta. Základem konzervativní terapie zůstávají i v dnešní době aminosalicyláty, které jsou s úspěchem v léčbě nSZ užívány již od roku 1948. Více jak padesát let jsou s dobrým efektem také užívány kortikoidy. Stále častěji jsou součástí léčby léky s imunosupresivním a imunomodulačním efektem. Pro efektní účinnou terapii je důležitá nejen vhodná volba preparátu, ale i správná volba lékové formy. Pro zvolení vhodné taktiky medikamentózní léčby je potřebné co nejpřesněji znát typ, rozsah, lokalizaci a dosavadní průběh choroby. Při zánětu lokalizovaném v rektu nebo rektosigmoideu podáváme čípky a nálevy, u extenzivní formy (zánětlivé postižení sliznice nejméně po pravé ohbí či celého tlustého střeva) je nutno podávat preparáty perorálně, tedy tablety či kapsle. Individuálně je třeba nemocným s NSZ podávat podpůrnou a symptomatickou terapii (antidiarhoika, vitamíny a minerály, spasmoanalgetika a anxiolytika). Po selhání konveční léčby je u zvlášť těžkých a indikovaných forem NSZ podávána biologická léčba (protilátka proti tumor nekrozujícímu faktoru alfa) (článek Guidelines pro biologickou terapii).
Většina nemocných se stenotickou formou CN vyžaduje v průběhu onemocnění chirurgickou léčbu. Vzhledem k nejčastější lokalizaci bývá prováděna ileocekální resekce. Velmi vhodné jsou strikturoplastiky, výkon je především šetrný k zachování délky tenkého střeva. Akutně jsou operováni nemocní s fulminantním toxickým průběhem UC, malá část nemocných je akutně operována pro masivní nebo opakované významné krvácení. K elektivní nebo profylaktické operaci jsou indikováni pacienti, u kterých došlo k selhání medikamentózní terapie, a nemocní ohrožení vznikem střevní malignity, především kolorektálního karcinomu. U naprosté většiny pacientů se provádí proktokolektomie s ileorektálním či ileoanálním rezervoárem (tento výkon je kontraindikován u nemocných s CN).
Zpracoval: Michal Konečný, II. interní klinika LF UP a FN v Olomouci