Vstupní data
NO: 35letý pacient odeslán na interní ambulanci pro bolesti břicha nejasné etiologie.
Subjektivně pacient pociťoval již delší dobu tlakovou bolest v epigastriu (bez návaznosti na jídlo či fyzickou aktivitu), bez zimnice,bez teplot. Třesavku, nauzeu, ikterus nepozoroval. Den před příchodem pociťoval zhoršení bolestí břicha v epigastriu, tentokrát kolikovitého charakteru, s lehkou nauzeou a zimnící, současně se objevila subfebrilie 37,7 °C.
Vstupně bylo vysloveno podezření na možnost náhlé břišní příhody při trombóze portální žíly.
- OA: Hyperurikémie a dyslipidémie na dietě (od r. 2007); stp. operaci varikokely l. sin. (2000), opakované trombózy popírá.
- RA: Otec: dyslipidémie, hyperurikémie;
- FA: Bez trvalé medikace.
- PA: Jednatel v SRO.
- SA: Ženatý.
- KA: Alkohol: 3 – 4 piva dvakrát týdně, kouření neguje.
- AA: Neguje.
Status somaticus: Výška 180 cm. Váha 102 kg, BMI 31,5.
TK 120/80, P 98/reg., dechová frekvence: 14/min
Obézní konstituce, lucidní, orientovaný, bez ikteru a cyanózy, klidově eupnoe.
Hlava mesocefalická, poklepově nebolest., výstupy n. V nebol., inervace n. VII správná. Zornice isokorické, reagují na osvit, skléry bez ikteru. Spojivky růžové. Hrdlo klidné. Jazyk plazí ve střední čáře, nepovleklý. Chrup sanován.
Krk volně pohybl., šťítná žláza a uzliny nezvětšeny, pulsace karotid symetrická, vény bez kongesce
Hrudník souměrný, páteř poklepově nebolestivá
Plíce poklep plný, jasný, dýchání alveolární, bez vedlejších fenoménů, akce srdeční pravidelná., ozvy zvučné, bez šelestů, bez akcentace
Břicho lehce nad niveau, palpačně bolestivé v celém epigastriu, bez určité propagace, měkké, prohmatné, bez resistence, peristaltika přiměřená, poklep bubínkový, jizva po operaci varikokély v levém třísle. Játra zvětšená asi 1cm pod oblouk, slezina nehmatná. Tapottement bilat. negat.
DKK bez otoků a známek zánětu, pulsace hmatná do periferie
Per rectum – hnědá stolice, bez známek krvácení
Pomocná vyšetření:
Chirurgické vyšetření – vyloučena náhlá příhoda břišní.
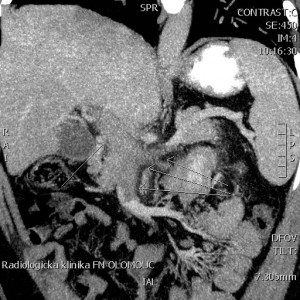
CT břicha (obr. 1) s nálezem uzavřené portální žíly (šířka portální žíly 20 mm ).
Obr. 1. CT břicha s obrazem trombózy v. portae, v. lienalis a v. mesenterica superior.
Sonografie břicha – obraz dilatace choledochu (šířka choledochu :9 mm ), obraz jaterní steatózy – světlejší obraz, mírné hepatomegalie.
Endosonografie – obraz chronické pankreatitidy a trombózy v. portae.
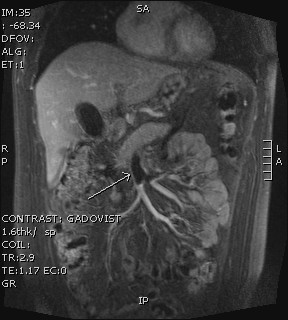
MR splenoportografie (obr. 2) – trombóza intrahepatálního i extrahepatálního úseku v. portae , přilehlého 3cm úseku v. lienalis a hlavního kmene v. mesenterica superior.
Obr. 2. MR břicha – splenoportografie – s obrazem trombózy v. portae, v. lienalis a v. mesenterica superior.
Laboratorní vyšetření:
EKG: Sinusový rytmus; frekvence: 98/min; negativní T ve III svodu. QRS i depolarizační fáze jsou normální.
Biochemie – sérum:
CD (karbohydráza deficientní) transferin : 1,6 % (n.); Bilirubin: 26,0; 15,0; Bilirubin konjugovaný: 10,0; ALT: 1,94; AST: 0,83; ALP: 1,96; GGT: 3,16; cholinesteráza: 129; laktátdehydrogenáza: 2,51; amyláza: 1,90; lipáza: 1,29; CRP: 159
Krevní obraz:
Leukocyty 14,15 x 109/l; erytrocyty 4,96 x 1012/l; hemoglobin 149 g/l; v dif. rozpočtu:lymfocyty: 9,00 %; monocyty: 10,60 %; neutrofily: 80 % s posunem doleva
Koagulační screening:
Q %: 70; INR: 1,32; aPTT: 29,7; Fibrinogen: 4,7 g/l; fibrin degradační produkty: > 20; D – dimery: 2299.
Průběh hospitalizace
Bolesti v epigastriu, subfebrilie, laboratorní známky hepatopatie během terapie postupně ustupují. Dle akutního CT břicha i MR splenoportografie protvrzen trombotický uzávěr v.portae, spolu s trombózou jejího intrahepatálního i extrahepatálního úseku, včetně v. lienalis a hlavního kmene v. mesenterica superior. Doplněno endosonografické vyšetření, kde zjištěn obraz chronické pankreatitidy. Laboratorně nadále dominovalo vysoké CRP. Vzhledem k těmto nálezům byla zahájena terapie nízkomolekulárním heparinem spolu s nasazením antibiotik a hepatoprotektiv. Po této léčbě dochází k pozvolnému poklesu jaterních enzymů i CRP, při propuštění přetrvávala jen elevace ALT.Následně byla provedena ještě gastroskopie, kde nebyly nalezeny jícnové varixy, přetrvávaly jen minimální známky pro kongestivní portální hypertenzi. V ambulantní péči po propuštění byly nadále sledovány trombofilní markery a po vysazení terapie heparinem doporučeno další pokračování léčby warfarinem. Toto musí být průběžně kontrolováno i z hepatologického hlediska (riziko nasazení při elevovaných jaterních testech).
Diagnostický závěr
Trombóza intrahepatálního i extrahepatálního úseku vény portae, včetně přilehlých žilních ůseků
Trombofilní stav při přítomnosti lupusového antikoagulans
Chronická pankreatitis verifikovaná endosonograficky
Doporučení a další vyšetření
Doporučení
Dietní režim s pankreatickou dietou. Ambulantní kontroly, hematologické vyšetření trombofilních markerů, heparinizace s přechodem na Warfarin.
Hematologické vyšetření
Trombofilní markery: Protein C P: 76,00, Plasminogen P: 93,0, Protein S volný P: 78,00, APC1 P: 17,9, APC2 P: 58,9, APC res. hodnocení P: negativ., APC resistence P: 3,29, Antitrombin III P: 82,00
Genetické markery trombozy: FV-R/Q 506 DNA: norm.gen, FII 20210 G/A DNA: norm.gen, MTHFR: A/V 223 DNA: norm.gen
Lupus:Lupus antikoag.: pozitiv., LAC screen P: 66,8, LAC screen ratio P: 2,15, LAC confirm. P: 40,8, LAC conf.ratio P: 1,72, PNP P: 45, PNP hodnocení P: 1,81
Konfirmačním testem bylo potvrzeno lupoidní antikoagulans.
Hladina mezi 1,5 – 2,0 svědčí pro středně silné zvýšení LA.
Koagulační screening: Quickův test INR: 2,29, Quick čas P: 22,0, Quickův test kontrolní P: 9,9
Komentář k hemokoagulačnímu vyšetření:
Přítomnost lupusového antikoagulans spolu s neobvyklou lokalizací trombózy je nutno hodnotit jako trombofilní stav. Na základě podrobných laboratorních analýz nebyla prokázána jeho vrozená etiologie.
Lupusové antikoagulans je součástí tzv. antifosfolipoidového syndromu. Jde o přítomnost protilátek proti fosfolipidům, které mohou blokovat některé reakce v procesu krevní koagulace. Klinicky bývá syndrom spojen s výskytem žilních i arteriálních trombóz (30%), myokardiálního infarktu (20%mladších nemocných), těhotenských komplikací, trombocytopenie i paradoxních krvácivých projevů. Při rutinním vyšetření je syndrom charakterizován nálezem prodlouženého aPTT.
Termín je používán celosvětově, není však zcela přesný. Nemusí totiž být spojen s chorobou lupus erythematosus, je vyskytuje se i v jiných situacích (např. malignity) a dále obvykle není příčinou krvácení, nýbrž trombózy.
Kontrolní vyšetření po 1. roce:
Sonografie břicha, Doppler portálního oběhu.
Po roce se u pacienta objevily známky parciální rekanalizace v. mesenterica superior a pravé větve v. portae. Levá větev je uzavřena.
V. lienalis je v jejim průběhu uzavřena. Je pravděpodobná tvorba kolaterálního oběhu.
Pacient nadále v antikoagulační léčbě Warfarinem.
Kontrolní vyšetření po 2. roce:
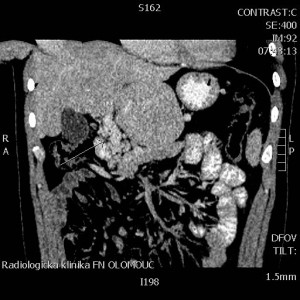
CT břicha (Obr. 3)
Stacionární obraz atypické konfigurace jater s nápadně hypertrofickým lobus caudatus, atypickým průběhem v. lienalis, rekanalizovanou v. portae (šíře 12mm ) a průchodnými kolaterálami v porta hepatis.
Pacient nadále v antikoagulační léčbě Warfarinem.
Obr. 3. CT břicha s obrazem rekanalizované v. portae (šíře 12 mm) a průchodnými kolaterálami v porta hepatis.
Zpracovala: Lucie Lukešová, 2. interní klinika LF UP a FN v Olomouci