Úvod
Refluxní nemoc jícnu je způsobena patologickým gastro-esofageálním refluxem (příp. duodeno-esofageálním refluxem). Onemocnění může být vyjádřeno makroskopicky (např. při endoskopii jsou pozorovatelné typické slizniční změny) nebo jen mikroskopicky (v biopsii odebrané při endoskopii patolog verifikuje zánět).
Refluxní esofagitida je projevem refluxní nemoci, není ale jejím synonymem.
V písemnictví se setkáváme se zkratkami RCHJ (refluxní choroba jícnu) a RNJ (refluxní nemoc jícnu), nebo s mezinárodně akceptovanou zkratkou GERD (Gastro-Esophageal Reflux Disease) nebo GORD (Gastro-Oesophageal Reflux Disease) – jsou to všechno synonyma.
Patogeneze
Refluxem rozumíne návrat kyselého žaludečního obsahu nebo i zásaditého obsahu duodena do jícnu. Sliznice jícnu reaguje na tyto významné změny pH zánětlivými a reakčními změnami. Reflux je fyziologickým mechanismem, pokud ale k refluxu dochází častěji než 50x za 24 hodin a pH v jícnu klesá pod 4 (nebo je vyšší než 7), tak jde o reflux patologický. Na agresivním potenciálu kyselého žaludečního refluxátu se podílí hlavně HCl, při zásaditém refluxu duodenálním hrají roli žlučové kyseliny a lecithin.
Mimo vlastní pH refluxátu ovlivňují GERD také další faktorý - tonus dolního jícnového svěrače (LES), anatomické poměry (hiátová hernie, otupení Hisova úhlu), peristaltika žaludku a evakuační schopnost žaludku, složení stravy, režimové a dietní návyky, zapojení břišního lisu během denních aktivit (fyzicky náročná povolání, práce v předklonu, cvičení a posilování břišního svalstva atd.)
Epidemiologie
Pocit pyrózy (pálení žáhy) zná asi 50 % populace. Asi 30 % populace má projevy RCHJ. Čísla nejsou přesná, protože spousta jedinců nevyhledá lékařské ošetření, potíže nejsou tak obtěžující, pomáhají dietní opatření nebo volně prodejné léky. Postihuje všechny věkové kategorie, od dětí po starce. GERD se často objevuje i v graviditě.
Klinický obraz
Mezi hlavní příznaky pacientů s GERD patří pyróza. Pyróza je pocit „pálení žáhy“, jde o nepříjemné až bolestivé pocity za hrudní kostí, od procesus xiphoideus až po jugulum. S pyrózou se často vyskytuje i reflux – vnímání návratu většinou kyselého žaludečního obsahu do jícnu až do krku. Dalšími příznaky může být dysfagie, tedy potíže, které nejsou bolestivé ale jen nepříjemné během polknutí a průchodu sousta jícnem. Odynofagie je bolestivý průchod sousta jícnem. Afagie je nemožnost spolknutí, resp. průchodu sousta jícnem – toto ale není příznak typický pro GERD, spíše pro komplikace (stenóza jícnu, karcinom jícnu atd.). Regurgitace je návrat žaludečního obsahu až do hltanu či dutiny ústní. Hubutí je nespecifickým symptomem, ale u těžších forem GERD je můžeme také pozorovat. Dost často se setkáváme s tzv. „nočním refluxem“, tedy epizodickým refluxem často provázeným pyrózou v průběhu noci, po ulehnutí. Často jde o potíže, které pacienta i vzbudí a donutí vstát z postele, napít se, či vzít léky.
Existují i tzv. mimojícnové projevy refluxní nemoci, mezi které řadíme: laryngitidu, tracheitidu, pneumonii (vše bývá recidivující), chronický kašel a až astmatické či astmoidní potíže, gingivitidy, poruchy zubní skloviny či zvýšená zubní kazivost.
Diagnostika
Pyróza je často vedoucím projevem, který napoví diagnózu. Důležitým vyšetřením je endoskopie horního zažívacího traktu. Videozáznam 1 ukazuje pohled na endoskopický sálek a provedení výkonu s finálním odběrem bioptických vzorků pro vyšetření na H. pylori. Výkon není nutný u mladších jedinců bez varovných příznaků (hubnutí, potíže s polykáním atd.), je ale vhodný u jedinců s recidivující symptomatologií a také u jedinců nad 40 let věku. Videozáznam 2 a videozáznam 3 ukazují fyziologický nález v jícnu při endoskopickém vyšetření. Videozáznam 4 ukazuje endoskopický nález při esofagitidě. Videozáznam 5 ukazuje odběr bioptického vzorku z jícnu.
RTG vyšetření neodhalí mírné formy esofagitidy, ale ukáže reflux do jícnu a jeho závažnost/stupeň a také anatomické poměry na horním GIT, ukáže i pokročilé změny jako jsou stenózy, striktury, těžké chronické zánětlivé změny. Velmi důležitá jsou tzv. funkční vyšetření, které ukazují na přítomnost refluxátu v jícnu (pH-metrie - většinou 24 hodinové monitorování speciální sondou zavedenou do jícnu a žaludku, jde o ambulantní metodu) a na tlakové poměryv jícnu (jícnová manometrie – také ambulantní vyšetření s nutností zavedení sondy do žaludku a jícnu).
Diferenciální diagnostika
Do diferenciální diagnostiky refluxní choroby musíme zahrnou i bolesti na hrudi, které mohou imitovat i koronární příhodu, při mimojícnových příznacích myslíme i na tracheitidu či astmatické potíže. Nutno vyloučit i vertebrogenní etiologii potíží (oblast Th páteře).
Léčba
Základním léčebným režimem jsou hlavně dietní a režimová opatření. Ze stravy je nutnou vyloučit potraviny, které napomáhají refluxu, překyselují žaludek či ovlivňují dolní jícnový svěrač (káva, alkohol, peprmint, čokoláda, citrusové plody, bílé pečivo…), nejíst minimálně 2 hodiny před ulehnutím, spát s mírně podloženou horní polovinou těla (o 15 – 20 cm), omezit cvičení či aktivity s nadměrným zapojením břišního svalstva, břišního lisu (posilování, silové sporty, aktivity v předklonu). Omezení či vysazení léků, které ovlivňují tonus dolního jícnového svěrače. Z farmakologických postupů existují spíše krátkodobě působící léky – antacida – na bázi solí a gelů, které neutralizují žaludeční obsah. Nejde o léčbu, která řeší příčinu a není ani vhodná pro chronické stavy.
Nejúčinějším postupem je použití inhibitorů protonové pumpy (PPI), které tlumí produkci kyseliny solné v žaludku, užívají se většinou 2x denně, lépe nalačno (omeprazol, lansoprazol, pantoprazol, esomeprazol, rabeprazol). Někdy se mohou požít i blokátory H2 receptorů (famotidin, ranitidin), ale ty jsou méně účinné. Další typem léčby jsou prokinetika (metoclopramid, itoprid) v dávce 3x – 4x denně. Vždy by měla být s pacientem probrána možnost chirurgického řešení (mejčastěji laparoskopická fundoplikace, existují různé modifikace). Jde o dobře ověřenou chirurgickou metodu, která zabraňuje refluxu a je úspěšná a ověřená. Ne každý pacient je ale vhodným kandidátem (pacienti bez hernie, výrazně obézní pacienti) a nutno zvážit i možná rizika operace.
Komplikace
Komplikací GERD je stenóza, které vzniká na podkladě chronického zánětu s jizvením a zužovaním nejčasteji dostálního jícnu. Je patrná na videozánamu 5. Stenóza je řešitelná endoskopickou nebo radiointervenční dilatací. Stenózu je často nutné ošetřovat/dilatovat opakovaně. Před dilatací jícnu musíme vždy histologicky ověřit benigní půvd stenózy a vvyloučit malignitu. Při léčbě stenózy dilatací je nutno počítat s relativním iatrogenním rizikem perforace jícnu.
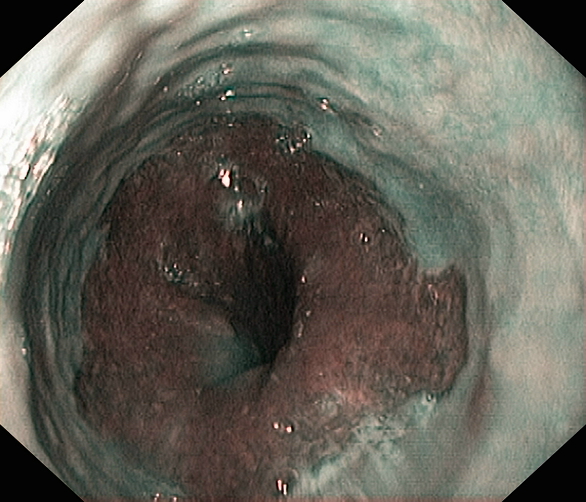
Poslední dobou sledovanou a relativně častou (až 10%) komplikací GERD je tzv. Barrettův jícen (obrázek 1 a 2).
Při Barrettově jícnu rovněž jde o komplikaci chronickým zánětem, kdy dochází ke změně epitelu v distálním jícnu z dlaždicobuněčného na intestinální epitel. Tento epitel není pro jícen fyziologický a může podléhat dalším změnám - přechodu v dysplázii (intraepiteliální neoplázii) a až v adenokarcinom jícnu. Změny jsou patrné ve videozáznamu 6. Pacienti s prokázaným Barrettovým jícnem mají daleko vyšší riziko vzniku adenokarcinomu jícnu (až 300x vyšší ve srovnání se zdravou populací). Barrettův jícen se diagnostikuje endoskopicky a potvrzuje histologicky (průkaz metaplázie). Pacienti s Barrettovým jícnem podléhají dispenzarizaci a v závislosti na výsledku histologického vyšetření (tíže histologických změn) jsou pravidelně vyšetřeni endoskopií (intervaly od 3 měsíců do 2 let dle doporučení České gastroenterologické společnosti). Je ale dobré sledovat i pacienty bez prokázaného Barrettova jícnu. Videozáznam 7 ukazuje krvácející tumor kardie, který může mít svůj původ v Barrettově jícnu anebo GERD. Videozáznam 8 ukazuje odběr (v inverzním pohledu) biopsie z tohoto tumoru.
Závažnou komplikací je ulcerace v terénu GERD. Jde o ulceraci, která má úzký vztah k refluxu a přítomnosti kyselého žaludečního obsahu v jícnu. Život ohrožující komplikací je krvácení z jícnu, ať už z ulcerace nebo z erozí či ragád v terénu GERD. Je to stav, který vyžaduje hospitalizaci pacientů na JIP a akutní endoskopickou léčbu (krvácení je možno většinou zastavit opichem léze při akutním endoskopickém vyšetření, používá se většinou ředěný adrenalin, který vyvolá jednak vasokonstrikci a jednak infiltraci okolí a samotné léze, úspěšnosttakové léčby je velmi vysoká).
Zkratky: RCHJ – refluxní choroba jícnu, RNJ – refluxní nemoc jícnu, GERD – Gastro-Esophageal Reflux Disease, GORD – Gastro-Oesophageal Reflux Disease, LES – lower esophageal sphinctrer, GIT – gastrointestinální trakt.
Zpracoval: MUDr. Jan Gregar, 2. interní klinika – Gastroentorologická, LF UP a FN v olomouci