Charakteristika syndromu centrální spánkové apnoe (CSA)
Příčinou CSA je opakované výrazné oslabení až vymizení stimulace inspiračního děje z nadřízených nervových center spojené se zástavou dechu po dokončeném výdechu ve spánku (spánková apnoe). Po dobu trvání apnoe není na pacientovi zřetené žádné zvýšení respiračního úsilí, které by směřovalo k obnovení nádechu. Zástava dechu způsobí významný pokles ventilace, pokles parciálního tlaku kyslíku a saturace hemoglobinu v krvi. Hypoxie vede k probouzecím reakcím a obnovení dýchání. Probouzecí reakce (arousal) trvá méně než 15 sekund. Hlavními problémy pacientů jsou fragmentace spánku s četným mikroprobouzením, které může vést i k nespavosti, ospalost ve dne a chronická únava.
Syndrom CSA je nutno odlišovat od syndromu obstrukční spánkové apnoe (OSA), při němž jsou při apnoi na pacientovi přítomny zřetelné známky zvýšeného respiračního úsilí. Syndrom OSA je způsoben kolapsem stěn horních dýchacích cest s jejich následným částečným anebo úplným uzávěrem po dokončeném výdechu. Pro CSA je na rozdíl od OSA charakteristická absence dýchacích pohybů.
Syndromy CSA a OSA se velmi často vyskytují pospolu, a potom může být obtížné poruchu jasně diagnostikovat. Podle konvence se syndrom primárně považuje za CSA, jestliže ≥ 50 % apneí lze klasifikovat jako centrální apnoe (tzn. apnoe bez zřetelných známek zvýšené respirační námahy). V opačném případě, tzn. jestliže ≥ 50 % apneí jsou obstrukční povahy (apnoe se zřetelnými známkami zvýšeného respiračního úsilí), se syndrom klasifikuje jako primární OSA. Společný výskyt CSA a OSA není zcela překvapivý, vezmeme-li v úvahu, že při CSA také klesá nervová signalizace směřující k dilatátorům pharyngu.
Termínem smíšená apnoe označujeme apnoickou pauzu, která začíná jako centrální a v jejím průběhu se objeví úsilí respiračních svalů a apnoická pauza končí jako obstrukční.
Patofyziologie CSA
Normální paCO2 je 5,3 ± 0,7 kPa (40 ± 5 mm Hg). Normální hladiny krevních plynů v krevní plazmě jsou hlavně zajištěny zpětnými regulačními vazbami vycházejícími z centrálních a periferních receptorů. Centrální chemoreceptory jsou neurony v prodloužené míše, které reagují na změny koncentrace H+ iontů způsobené změnami hladin CO2 v intersticiální tekutině za krevně-mozkovou bariérou. Periferní receptory jsou v karotických tělíscích a reagují na změny hladin CO2 a O2 v arteriální krvi. Ani citlivost centrálních, ani citlivost periferních receptorů není konstantní a liší se jak mezi různými jedinci, tak v čase u téhož jedince podle toho, jaké vlivy a jak dlouho na receptory působí. To má patofyziologický význam. Nepřiměřeně nízká citlivost receptorů může zapříčinit pozdní odpověď na změnu hladiny CO2 a umožnit její výchylení mimo fyziologické meze. Podobně nepřiměřeně vysoká citlivost k vzestupu CO2 může spustit hyperventilaci, jejíž intenzita nebude úměrná změně, kterou je třeba korigovat, a vyústí až v přestřelení korekce s následnou hypokapnií. Hypokapnie podobně vyvolá nepřiměřenou hypoventilaci, nebo až apnoickou pauzu. Tímto způsobem může nepřiměřená citlivost receptorů, ať už konstitutivní nebo navozená, snadno vést k rozkolísání a oscilacím v činnosti respiračního systému z centrálních příčin.
Hladiny paCO2 se v době spánku fyziologicky posunují ze svých eukapnických hodnot k jejich horní hranici – na 6,0 kPa (45 mm Hg). Regulační centra ve spánku nastavují novou základní hodnotu paCO2, takže lépe tolerují hyperkapnii. Podílejí se na tom následující faktory:
- Útlum nervové aktivity ve spánku, který postihuje i dechová centra. Odpověď na hyperkapnii a hypoxii je během spánku oslabená. Platí to v non-REM fázi, a ještě více v REM fázi spánku.
- Útlum respirační aktivity ve spánku způsobený výpadkem stimulů, které v bdělém stavu normálně dodává tělesná aktivita a chování (tělesná námaha, jídlo, řeč, emoce atd.).
Spánkovým útlumem nervové aktivity a nepřítomností behaviorálních vlivů ve spánku je na druhé straně zvýrazněna odpověď na hypokapnii. Dechová centra ve spánku dobře tolerují hyperkapnii (spánková hyperkapnie nevede k hyperventilaci), ale - zbavená bdělých stimulů – přehnaně reagují na hypokapnii (případná hypokapnie dále tlumí ventilaci). Pokud se vyvine hypokapnie, snadno vyvolá apnoickou pauzu. Tzv. apnoický práh je často položen pouhých asi 0,5 kPa (4 – 5 mm Hg) pod normální spánkovou hladinou paCO2, tzn. přibližně roven hladině normální eukapnie v bdělém stavu. Pokud je navíc destabilizován (snížen) i práh probuzení (zvýšena citlivost na podněty vedoucí k probuzení), pacient může při oscilacích respirace nepřetržitě přecházet ze stavu spánku do stavu polospánku nebo bdění.
Klasifikace CSA
Syndrom CSA se po klinické stránce klasifikuje do dvou typů podle toho, zda pacient v bdělém stavu má, nebo nemá zvýšený paCO2. Pokud je hladina zvýšená, jde o (i) hyperkapnický syndrom CSA; pokud zvýšená není, jde o (ii) non-hyperkapnický syndrom CSA.
Hyperkapnický syndrom CSA
Hyperkapnie z respiračních příčin je vždy výsledkem poruchy ventilace, popř. poměru ventilace/perfúze. Protože ve spánku ventilace klesá (chybí behaviorální a další podněty), hyperkapnie se ve spánku dále zhoršuje. Vzniká hyperkapnický syndrom CSA. Ilustrují ho následující poruchy.
- Hypoventilační syndrom spojený s obezitou je charakterizován hypoventilací, která se zhoršuje během non-REM spánku a ještě více během fází REM spánku. Mnozí pacienti trpící CSA jsou postiženi také OSA. Na rozdíl od některých jiných poruch, kde se stavy hypoxie průběžně střídají se stavy euoxie (např. u Cheyneova-Stokesova dýchání nebo idiopatické CSA), u této poruchy převažuje v čase zastoupení hypoxických stavů.
- Primární spánková apnoe novorozenců a kojenců je charakterizován výraznou hypoventilací novorozenců anebo kojenců během spánku, která jde na vrub výrazně sníženému dechovému objemu při zachované normální dechové frekvenci (povrchní dýchání). Hypoventilace vede k hypoxii a hyperkapnii, aniž tím následně vzbudí patřičné kompenzační respirační úsilí. Porucha je dodnes záhadou, protože se nepodařilo zjistit žádné průvodní morfologické změny. Předpokládá se, že rozhodující roli v jejím výskytu mají genetické faktory. Častěji se vyskytuje u nedošených novorozenců a novorozenců s nízkou porodní hmotností.
- Centrální spánková apnoe a spánkové poruchy dýchání spojené s užíváním opiátů, drog a jiných farmak jsou charakterizovány opakovanými záchvaty centrální apnoe s obdobími výrazné hypoventilace s hypoxií a hyperkapnií.
- Centrální spánková apnoe, která sekundárně provází jiné onemocnění a nemá povahu Cheyneova-Stokesova dýchání. Vyskytuje se u kmenových a míšních lézí různého původu a u nervosvalových onemocnění.
- Kongenitální centrální alveolární hypoventilační syndrom (Ondinina kletba). I když normálně dýcháme automaticky, lze vůlí řídit jak vdech, tak výdech. Volní povely přicházející k dýchacím svalům z mozkové kůry míjejí řídící centra v mozkovém kmeni. Protože cesty řízení automatického dýchání a volního dýchání jsou odděleny, může být dýchání při výpadku automatického mechanismu zcela závislé na vůli. Pacient může dýchat, jen pokud zůstane bdělý. Porucha většinou vyžaduje ventilační podporu. Jedná se o vzácné onemocnění.
Non-hyperkapnický syndrom CSA
- Centrální spánková apnoe při Cheyneově-Stokesově periodickém dýchání. Cheyne-Stokesovo dýchání charakterizují periodické vřetenovitě narůstající a opět vyhasínající oscilace dýchání. Vřetenovité dechové oscilace se v intervalech 60 – 90 s víceméně pravidelně střídají s apnoickými pauzami. Délka oscilací souvisí s prodlouženým cirkulačním časem krve. Cheyneovo-Stokesovo dýchání typicky provází systolické selhání levé komory a městnavé srdeční selhání s nízkým srdečním výdejem. V této skupině pacientů dosahuje prevalence CSA až 12 %; při snížení ejekční frakce levé komory na ≤ 45 % dokonce až 37 %. V případě akutních a subakutních cévních mozkových příhod je prevalence asi v 10%. Krev se během zvýšené dechové aktivity oxygenuje a zbavuje CO2 , takže se periodicky objevuje hypokapnie. Po apnoické pauze naopak následuje perioda hypoxie a hyperkapnie, která spouští novou vřetenovitou oscilaci. Při vrcholící respirační aktivitě pacient procitá. Na vzniku oscilací se podílejí četné další faktory. V plicní tkání postižené městnáním stojí v této souvislosti za zmínku úloha J-receptorů, jejichž signalizace inhibuje respirační centrum a posunuje regulaci na stranu apnoické pauzy. Poddajnost plic je při plicním edému snížena, takže pacient musí při nádechu vyvinout větší úsilí.
- Centrální spánková apnoe při periodickém dýchání ve velké nadmořské výšce. Periodické dýchání vyvolané vysokou nadmořskou výškou má podobu Cheynes-Stokesova dýchání s podílem trvalé hypoxie. Samotná hypoxie, a zejména chronická hypoxie, působí jako faktor tlumící nervovou aktivitu, která zasahuje i mozková dýchací centra. Bez ohledu na svou příčinu je proto významným obecným rizikovým faktorem vzniku apnoe.
- Primární (idiopatická) centrální spánková apnoe je vzácná. Oproti Cheynes-Stokesovu dýchání jsou cykly idiopatické CSA kratší, asi 20 – 40 s a hypoxie méně výrazná. Nástup a ústup dýchání nemají vřetenovitou podobu. Pacient se obvykle probouzí na konci apnoické pauzy. Nestabilita centrálního řízení dýchání bývá častější u poruch spánku, kdy jsou četné přechody bdění a spánku.
- Idiopatická neobstrukční alveolární hypoventilace vázaná na spánek
Symptomy a komplikace CSA
Symptomy a komplikace provázející CSA jsou velmi podobné komplikacím vyskytujícím se u OSA:
- Insomnie
- Somnolence – nejčastější stížnost pacientů
- Chronická únava, ranní bolesti hlavy, zvýšená únavnost, fibromyalgie
- Kognitivní poruchy - problémy se soustředěním, poruchy paměti, změny nálady, deprese
- Neurovegetativní dysfunkce
- Metabolické dysfunkce – dyslipoproteinémie, diabetes mellitus
- Kardiovaskulární poruchy
- Hypertenze
- Cerebrovaskulární onemocnění a iktus
- Ischemická choroba srdeční, infarkt myokardu, arytmie
- Srdeční selhání
- Pulmonální hypertenze, cor pulmonale
- Respirační selhání
Vyšetření CSA
Diagnózu CSA můžeme podobně jako OSA jednoznačně stanovit pouze ze záznamu spánku. Vyšetření spánku lze provádět plnou polysomnografií, která je nejpřesnější, nebo limitovanou polysomnografií bez EEG záznamu. Pro screening spánkové apnoe slouží jednoduché screeningové přístroje, které však nerozliší obstrukční a centrální apnoe a proto pacienty s pozitivním nálezem ze screeningových vyšetření je pak nutno následně podrobněji vyšetřit.
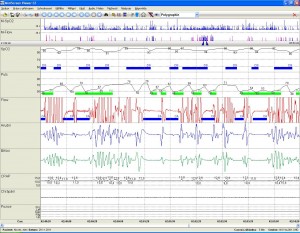
Pětiminutová část záznamu z limitované polysomnografie zobrazující centrální apnoe
Popis obrázku:
- První dva řádky zobrazují nahuštěný záznam z průběhu celého nočního sledování, kde je značeno nakupení jednotlivých událostí. Svislé čáry v prvním řádku značí četnost poklesů saturace, ve druhém řádku četnost apnoí a hypopnoí. Pod nimi je šedá čára, ve které dvě modré svislé silné čáry označují úsek, který je podrobněji zobrazen na obrazovce. V tomto případě se jedná o pětiminutovou část záznamu, která je dále podrobněji popsána.
- Ve třetím řádku je záznam saturace hemoglobinu kyslíkem (typické poklesy saturace o více jak 3% SaO2 označeny modrými obdélníky).
- Ve čtvrtém řádku je záznam tepové frekvence ( typické bradykardie u apnoí označeny zelenými obdélníky).
- Pátý řádek zobrazuje průtok vzduchu nosem. Jsou patrné apnoické pauzy, které jsou zobrazeny jako vodorovné čáry mezi svislými čarami zobrazujícími pravidlené dýchání, tyto apnoe jsou označeny modrými obdélníky- jde o centrální apnoe, protože ve stejném časovém úseky nejsou ani pohyby hrudníku ani pohyby břicha.
- Šestý a sedmý řádek zobrazují pohyby hrudníku a břicha (tyto jsou u CSA nepřítomny).
- V osmém řádku je záznam výše tlaku připojeného přetlakového dýchání (CPAP), při kterém byl pacient kontrolován.
- Devátý řádek je záznam chrápání označovaný svislými čarami (na této části záznamu není chrápání zaznamenáno).
- Desátý řádek je záánam polohy pacienta ( sup = poloha na zádech).
Zpracovali: Jaroslav Veselý (Ústav patologické fyziologie LF UP) a Milada Hobzová (Klinika respiračních nemocí a tuberkulózy LF UP a FN v Olomouci).