Rozdělení tekutin mezi kompartmenty
Rozdělení tekutin mezi kompartmenty se řídí jednoduchými pravidly:
- Normální distribuci tekutin mezi intravaskulárním a extravaskulárním prostorem určují proteiny;
- Normální distribuci tekutin mezi intracelulárním a extracelulárním prostorem určují hlavně ionty.
- Membránový transport udržuje intracelulární zásoby iontů a iontové gradienty na membránách.
- Vodní a iontové rovnováha je silně závislá na energetické rovnováze; úprava vodní a iontové poruchy není možná bez současné úpravy energetického metabolismu (Viz kapitola Zvláštnosti infúzní terapie a alimentace v kritických stavech).
- O vodní a iontové bilanci nejlépe informuje denní vylučování vody a iontů močí a jejich koncentrace v moči, nehodnotíme je pouze podle hodnot plazmatických koncentrací.
Metabolická voda
Metabolická voda vzniká oxidací nutrientů. Podíl jednotlivých nutrientů na vzniku metabolické vody ukazuje tabulka.
| Substrát (100 g) | Metabolická voda (ml) |
| Sacharidy | 55 |
| Proteiny | 41 |
| Tuk | 107 |
Tabulka 1. Podíl nutrientů na vzniku metabolické vody.
Náhrada tekutin
Toto téma se podrobně diskutuje v kapitolách Fyziologie homeostázy tělesné vody a Dehydratace, hypovolemické stavy.Pozornost rovněž zasluhuje kapitola Základy infúzní terapie a prevence jejích rizik.
Hrazení ztrát vody
Dodávkami tekutin je třeba stabilizovat krevní oběh nemocného, doplnit vzniklý deficit tekutnin a zároveň pokrýt nastávající abnormální ztráty (započítat úbytek vzniklý teplotami, pocením, hyperventilací apod. vždy navíc ke krvácení, průjmům, ztrátám ledvinami, z popálenin aj.). Zároveň je nezbytné hlídat rizika (edém plic, edém mozku, iontové nerovnováhy – H+, K+ aj.).
Dospělý jedinec normálně potřebuje pro vyrovnanou vodní bilanci asi 35 ml vody/kg tělesné hmotnosti/den, tzn. asi 2,5 l vody/24 hodin. Jindy se náhrada vody vztahuje k výdeji energie: Dospělý jedinec normáně potřebuje pro vyrovnanou vodní bilanciasi 0,25 – 0,36 ml vody/kJ denního výdeje energie (1,0 – 1,5 ml vody/kcal denního výdeje energie). Děti potřebují asi 120 ml vody/kg hmotnosti.
Náhrada sodných iontů
V základní rozvaze vycházející z dodávky asi 2,5 l tekutin/24 hodin se počítá s dodáním asi 100 – 130 mmol Na+/24 hodin neboli 2,3 – 3,0 g Na+/24 hodin (tj. asi 5,8 – 7,5 g NaCl/den). Odpovídá to asi 0,8 l fyziologického roztoku/24 hodin, tzn. přibližně 1/3 normálního denního objemu tekutin. Čistá voda (zbývající 2/3 objemu) se obvykle hradí 5% roztokem glukózy ( = asi 900 kJ/l).
Náhrada draselných iontů
V základní rozvaze vycházející z dodávky asi 2,5 l tekutin/24 hodin se počítá s dodáním asi 70 mmol K+/24 hodin. Koncentraci K+ iontů v infúzi volíme ve výši asi 20 – 30 mmol K+/l tekutin. Respektujeme pravidlo, že maximální koncentrace K+ v infúzi nemá přesahovat 40 mmol/l. Další důležité pravidlo určuje, že maximální rychlost podání K+ v infúzi = 20 mmol/hodinu.
Úpravy poruch volémie a natrémie
Hyponatrémie
Při hypovolemických hyponatremických stavech zvyšujeme rychlost podání až 70 mmol Na+/hodinu. Naopak při hypervolemických hyponatremických stavech omezujeme vodu (a navozujeme vodní diurézu).
Hypernatrémie a volémie
Vyjma případů, kdy je nedostatečný přísun čisté vody, nevede zvýšení zásob Na+ v extracelulární tekutině (zvýšený přívod Na+, snížené vylučování Na+) k hypernatrémii, ale k hypervolémii. Příčinou hypernatrémie je vždy nedostatek čisté vody – tedy buď její nedostatečný příjem anebo její nadměrné ztráty. Hypernatrémie se může kombinovat s normovolémií, hypervolémií i hypovolémií. Trosečníkům na moři hrozí hypernatrémie a hypo- i hypervolémie. Téma hypo- a hypernatrémie se podrobněji diskutuje v kapitole Sodný iont, hyponatremické a hypernatremické stavy.
Hypernatremická (hypertonická) hypovolémie se vyvíjí:
- Při osmotické diuréze (diabetes, manitol)
- Při zvýšeném pocení
- Hyperventilací (ztráty vody vzrůstají o 10 – 60 %)
- Při hypertyreóze (ztráty vody vzrůstají o 25 – 50 %)
- Při diabetes insipidus
Centrální žilní tlak (CŽT) může být při hypertonické hypovolémii falešně zvýšen vzhledem k výrazné vazokonstrikci, a tedy zvýšenému odporu, v plicním řečišti (na rozdíl od izotonické a hypotonické hypovolémie). To může vést k nesprávné diagnóze a léčbě s fatálními důsledky. Známkou přítomnosti falešně zvýšeného CŽT je, když první porce dodávaných tekutin sníží plicní odpor a CŽT dramaticky poklesne. Odtud vyplývá oprávněnost léčebného přístupu stylem „pokusu a opravy“: Pokud po prvních dávkách CŽT klesá, je nutno zrychlit přívod (při sledování diurézy, osmolality a TK) !!! Pokud však CŽT neklesá, může jít o hypervolémii a hrozí edém plic !!! Dále je nutno při úpravě všech hypertonických (hyperosmolálních) stavů pamatovat na nebezpečí vzniku edému mozku. Toto nebezpečí potencují infúze glukózy. Protože glukóza se rychle metabolizuje, nesmí se zapomínat, že infúze roztoku glukózy je infúzí čisté vody.
Hyponatrémie a volémie
Vyjma případů, kdy je nadbytek čisté vody, nevede snížení zásob Na+ v extracelulární tekutině (snížený přívod Na+) k hyponatrémii, ale k hypovolémii. Příčinou hyponatrémie je většinou nadměrný absolutní nebo relativní příjem čisté vody (hypotonická hypervolémie).
Existuje úzká vazba mezi hypotonickou hypervolémii a výživou. Hypotonickou hypervolémii, která provází hypoproteinémii a generalizovanou anasarkou u pacientů v kritickém stavu a selháním energetiky, lze léčit jen úpravou energetických procesů, oxygenace tkání, perfúze a navozením anabolismu; nikoliv izolovanou úpravou vodního a iontového hospodářství.
Opakem je hypotonické hypervolémie je hypotonická hypovolémie. Hrozí vždy, když dochází k větším ztrátám Na+, než jaké jsou současné ztráty vody.
Hypernatrémie a hyponatrémie
Toto téma se podrobněji diskutuje v kapitole Sodný iont, hyponatremické a hypernatremické stavy.
Hypernatrémie je definována jako stav s plazmatickou koncentrací Na+ > 145 mmol/l. Koncentrace Na+ > 160 mmol/l jsou spojeny s vysokou letalitou.
Klinické příznaky se objevují už při koncentaci Na+ > 150 mmol/l:
- Buněčná dehydratace, snížený turgor tkání;
- Poruchy CNS, bolesti hlavy, zmatenost, žízeň;
- Zvracení, křeče, kóma.
Hyponatrémie je stav s koncentrací Na+ < 130 mmol/l. Koncentrace Na+ < 120 mmol/l už ohrožuje život.
Klinické příznaky:
- Buněčná hyperhydratace
- Zmatenost, křeče
Léčba akutní a chronické hyponatrémie
- Terapie akutní hyponatrémie má být rychlá.
- Terapie chronické hyponatrémie má být pozvolná, protože hrozí osmotický demyelinizační syndrom (kvadruparéza po zdánlivém počátečním zlepšení).
- Hyponatrémii spojenou se selháním energetiky nelze zvládnout bez zastavení katabolického stavu.
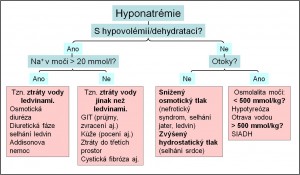
Schéma 1. Diferenciální diagnostika hyponatrémie. Toto téma se podrobněji diskutuje v kapitole Sodný iont, hyponatremické a hypernatremické stavy.
Hyperkalémie a hypokalémie
Toto téma se podrobněji diskutuje v kapitole Draselný iont a poruchy jeho homeostázy.
Hyperkalémie
Hyperkalémie je stav s plazmatickou koncentrací K+ > 6,5 mmol/l. Nejčastějšími příčinami jsou:
- Acidóza.
- Katabolismus.
Zvýšené extracelulární koncentrace K+ stimulují povrchovou buněčnou Na+/K+ ATPázu. Ionty K+ rychleji vstupují do buněk. Platí to i pro buňky ledvinových tubulů, takže roste vylučování K+ močí. Vylučování K+ iontů je kontrolováno aldosteronem.
Hlavní klinické příznaky a komplikace hyperkalémie:
- Vysoké hrotnaté T, rozšíření QRS, vymizení P;
- Bradyarytmie, smrt.
Hypokalémie
Klinicky významná hypokalémie se manifestuje při plazmatické koncentraci K+ < 2,5 mmol/l. Hlavní klinické příznaky a komplikace jsou následující:
- Malé až invertované T, deprese ST, prodloužený interval P-R, patrné vlny U;
- Arytmie; hypokalémie zvyšuje toxičnost digitalisu.
- Svalová slabost, hypotonie, paralýza dýchacího svalstva, paralytický ileus, rhabdomyolýza; křeče, tetanie.
- Hypokalemická tubulární insuficience:
- Ztráta koncentrační schopnosti;
- Zvýšené vylučování NH4+ namísto K+ (acidifikace moči) a alkalizace organizmu (metabolická alkalóza);
- Hypokalemická nefróza – neschopnost šetřit K+ v ledvinách rezistentní na přívod kalia (stejná porucha provází deficit hořečnatých iontů a hypomagnezémii).
Hyperkalémie, hypokalémie a energetika
Ani hyperkalémii, ani depleci K+ v buňkách, která zpravidla hyperkalémii provází, nelze upravit bez úspěšné léčby acidózy. Hyperkalémii, ani depleci K+ v buňkách, nelze upravit bez potlačení katabolismu (obvykle inzulínem, ale kritické stavy může provázet inzulínová rezistence).
Ani hypokalémii, ani průvodní depleci K+ v buňkách nelze upravit bez převedení pacienta do anabolismu (substráty, inzulín) anebo bez úspěšné léčby deficitu iontů magnézia.
Poruchy metabolismu iontů kalcia
Toto téma se podrobněji diskutuje v kapitole Poruchy hladiny plazmatického vápníku – hypokalcémie a hyperkalcémie.
Na kontrole plazmatické koncentrace kalciových iontů se hlavně podílejí následující regulátory:
- Parathormon:
- Stimuluje uvolňování Ca2+ z kostí;
- Stimuluje reabsorpci Ca2+ v ledvinách, zároveň zvyšuje exkreci fosforečnanů ledvinami;
- Podporuje vitamín D při stimulaci absorpce Ca2+ ve střevě.
- Vitamín D:
- Stimuluje vstřebávání Ca2+ ze střeva;
- Inhibuje reabsorpci fosfátů v ledvinách.
- Kalcitonin:
- Jeho význam v kontrole kalciových iontů v organisu člověka stále není jasný, má však – anebo jeho analoga – využití v terapii.
| Ca2+ | PO43- | Alkalická fosfatáza | |
| Osteoporóza | N | N | N |
| Imobilizace | ↑ | ↑,N | ↑ |
| Kostní metastázy | ↑ | ↑,N | ↑ |
| Myelom | ↑ | ↑,N | N |
| Osteomalacie | ↓ | ↓ | ↑ |
| Pagetova nemoc | N | N | ↑ ↑ |
| Primární hyperparatyreoidismus | ↑ | ↓,N | N,↑ |
| Hypoparatyreoidismus | ↓ | ↑ | N |
| Oligurická fáze selhání ledvin | ↓ | ↑ | N,↑ |
Tabulka 2: Nejčastější poruchy metabolismu kalcia. Toto téma se podrobněji diskutuje v kapitole Poruchy hladiny plazmatického vápníku – hypokalcémie a hyperkalcémie.
Hypokalcémie
Hypokalcémie je stav s plazmatickou koncentrací Ca2+ < 2,15 mmol/l. Vápenaté ionty se v plazmě vyskytují volné anebo vázané na plazmatické proteiny. Asi 40 % Ca2+ je vázáno na albumin. Působení Ca2+ hlavně závisí na ionizované složce, jejíž frakce může při zvýšené vazbě na proteiny poklesnout i při normální celkové plazmatické koncentraci Ca2+. Dochází k tomu při alkalóze. Při hypoalbuminémii dochází ke snížení o 0,1 mmol Ca2+ na každých 4 g/l poklesu albuminu.
Klinické známky a komplikace hypokalcémie jsou následující:
- Prodloužení Q-T s S-T (hypokalcémie zvyšuje neuromuskulární dráždivost, ale inhibuje kontraktilitu!);
- Parestézie, spasmy, tetanie, smrt zadušením pro křeče dýchacího svalastva a laryngeání štěrbiny.
Pokud je přítomna hypoalbuminémie, hypokalcémii nelze upravit bez normalizace proteinémie. Snížení ionizovaného kalcia při alkalóze nelze upravit bez úpravy alkalózy.
Hyperkalcémie
Hyperkalcémie je stav s plazmatickou koncentrací Ca2+ > 2,65 mmol/l. Nejčastěji k ní dochází při imobilizaci a při kostních metastázách a nádorech. Její klinické známky a komplikace jsou následující:
- Zkrácení Q-T, náhlá zástava srdce (hyperkalcémie snižuje neuromuskulární dráždivost, ale stimuluje kontraktilitu!);
- Nauzea, zvracení abdominální bolesti, zácpa, úbytek na váze;
- Polyurie, polydipsie, ledvinové kameny, selhání ledvin;
- Únava, slabost, hypotenze, mrákoty.
Při léčbě hyperkalcémie se uplatňují hlavně dávky tekutin a podpora diurézy (po event. úpravě volumu), možno použit i syntetický kalcitonin. Při koncentraci Ca2+ > 4,0 je indikována dialýza.
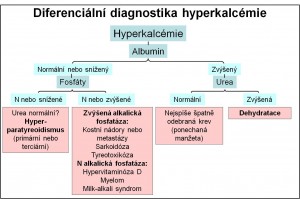
Schéma 2. Diferenciální diagnostika hyperkalcémie. Toto téma se podrobněji diskutuje v kapitole Poruchy hladiny plazmatického vápníku – hypokalcémie a hyperkalcémie.
Poruchy metabolismu iontů hořčíku
Toto téma se podrobněji diskutuje v kapitole Hořčík, hořečnatý iont a poruchy jeho bilance v organismu.
Asi 65 % tělních zásob magnézia je v kostech, 35 % magnézia je uloženo intracelulárně. Jen malý podíl magnézia v těle koluje extracelulárně v tělních tekutinách. V plazmě je asi 40 % iontů Mg2+ vázáno na proteiny. Pohyby hladin a zásob Mg2+ často kopírují K+, Ca2+ anebo fosforečnanů.
Hypomagnezémie
Hypomagnezémie je stav s plazmatickou koncentrací Mg 2+ < 0,74 mmol/l; hypomagnezémie < 0,5 mmol/l je závažná. Protože hořčík je převážně intracelulární iont, hloubka jeho deficitu se nemusí adekvátně odrážet v jeho koncentraci v plazmě. Hypomagnezémie často provází hypokalémii, hypokalcémii anebo hypofosfatémii.
Hypomanezémie provází zejména onemocnění střev, pankreatu, jater a ledvin. Mohou ji provázet následující projevy:
- Parestézie, spasmy, tetanie;
- Arytmie až fibrilace komor; zesiluje toxičnost digitalisu (sčítá se s účinky hypokalémie);
- Poruchy tubulů, hyperkalciurie, hyperfosfáturie, aminoacidurie;
- Hypokalémie rezistentní na zvýšený přívod K+;
- Deprese, zmatenost, koma.
Terapeuticky se uplatňuje i.v. nebo i.m. podání solí hořčíku anebo potravinové suplementy.
Hypermagnezémie
Hypermagnezémie je stav s plazmatickou koncentrací Mg2+ > 0,95 mmol/l; hypermagnezémie > 1,5 mmol/l je závažná. Provází zejména katabolické stavy, rozsáhlý rozpad tkání (včetně hemolýzy), metabolické poruchy, selhání ledvin. Může mít následující projevy:
- Parézy, poruchy vědomí, útlum dechového centra;
- Arytmie, bradykardie;
- Vazodilatace, hypotenze, oligurie z hypoperfúze ledvin;
- Nuzea, poruchy trávení a motility GIT.
Poruchy metabolismu fosforečnanů
Hypofosfátémie
Hypofosfátémie je stav s plazmatickou koncentrací fosforečnanů < 0,70 mmol/l; hypofosfátémie < 0,32 mmol/l je závažná. Nejčastěji k ní dochází při závažné malnutrici, hladovění, průjmech, vazbou na léky (antacida), katabolických stavech s nedostatečným přívodem fosfátů, poruchami ledvin (deficit vitamínu D, diabetes) aj. Provází kardiální kachexii.
Je třeba mít na paměti, že hypofosfátémie se často podceňuje. Mimořádně často se rozvíjí, když úspěšnou terapií dosáhneme zvratu katabolismu v anabolismus. V tom kopíruje hypokalémii anebo hypomagnezémii. V katabolickém fázi onemocnění vzniká deficit (deplece) fosforečnanů v těle, tzv. skrytá hypofosfátémie. Pokud trvá katabolismus, je maskována normálními hladinami fosforečnanů, které se kontinuálně se uvolňují z degradovaných tkání. Podávání glukózy s inzulínem bez dostatečného přívodu fosfátů potom může během 2 – 4 dnů vyvolat smrtelnou hypofosfátémii.
Příznaky hypofosfátémie jsou následující:
- Změna chování pacienta, zmatenost, agresivnost;
- Generalizovaná encefalopatie;
- Parézy až obrny;
- Arytmie;
- Rhabdomyolýza, hemolýza.
Terapeuticky se fosforečnany dodávají ve formě KH2PO4, K2HPO4, glukóza-1-fosfátu anebo fosfolipidů.
Hyperfosfátémie
Hyperfosfátémie je stav s plazmatickou koncentrací fosforečnanů > 1,37 mmol/l; hyperfosfátémie > 3,0 mmol/l je závažná. Hyperfosfátémie provází oligurickou fázi selhání ledvin, katabolické stavy anebo hypoparatyreózu. Vzhledem k hodnotě součinu rozpustnosti koncentrací fosforečnanů a vápenatých iontů bývá spojena s hypokalcémií. Projevuje se metabolickou acidózou.
Poruchy metabolismu chloridů
Chloridy jsou hlavním aniontem zabezpečujícím elektroneutralitu extracelulárních tekutin. Pokud se chloridy ztrácejí spolu s Na+ v poměru Cl- : Na+ ≈ 1 : 1,4 (tedy v množstvích odpovídajících fyziologickému poměru obou iontů v plazmě), porucha se projeví jen hypovolémií. Jinak se projeví poruchou acidobazické rovnováhy:
- Jako hyperchloremická acidóza (včetně diluční acidózy).
- Jako hypochloremická alkalóza (včetně kontrakční alkalózy).
Při úpravě koncentrací chloridů se řídíme hledisky léčby základního onemocnění.
Zpracoval: Jaroslav Veselý, Ústav patologické fyziologie LF UP v Olomouci